来源:爱爱医 / 责任编辑:点滴管
在良性前列腺梗阻(BPO)引发的下尿路症状(LUTS)外科治疗中,前列腺切除和剜除术是临床最核心的两类术式,二者分别对应30~80mL的中体积前列腺和>80mL的大体积前列腺,也是泌尿外科日常诊疗中最常选用的手术方式。2025版EAU非神经源性男性LUTS诊疗指南对这两类术式的作用机制、疗效证据、安全性及临床推荐意见做了清晰界定,结合指南内容拆解这两类术式的临床选择要点,能为咱们泌尿外科的实际手术决策提供直接的循证参考[1]。
1、前列腺切除类手术:30~80mL中体积前列腺的主流选择
切除类手术是处理30~80mL中体积前列腺BPO的核心术式,其中经尿道前列腺电切术是经典金标准,指南也对其单极、双极衍生术式及激光类切除手术、前列腺切开术做了详细的疗效和安全性分析,同时明确了各术式的推荐等级,贴合临床实操需求。
1.1 单极与双极经尿道前列腺电切术(M-TURP/B-TURP)
M-TURP长期以来都是中体积前列腺BPO外科治疗的参考标准,而B-TURP作为其最主要的替代方案,临床应用率逐年提升,二者也是目前指南明确推荐的30~80mL前列腺患者的标准外科术式。
1.1.1 作用机制
两种术式均通过经尿道入路切除前列腺移行带组织,术后患者的前列腺体积和PSA指标可实现25%~58%的下降。二者最核心的区别在于能量传导方式:M-TURP的能量需要通过人体传导至皮肤电极片才能完成回路,而B-TURP的能量传导仅局限在电切镜内部,在活性切除环和电切镜尖端/鞘部的被动电极之间完成,且术中以生理盐水作为灌洗液,能从根本上消除TUR综合征的发生风险。
1.1.2 临床疗效
M-TURP的疗效经过了长期临床验证,一项纳入20项RCT的荟萃分析显示,该术式能让患者的最大尿流率(Qmax)平均提升162%,国际前列腺症状评分(IPSS)下降70%,生活质量评分(QoL)下降69%,残余尿(PVR)下降77%;8~22年的长期随访研究也证实其疗效具有持久性,术后年再手术率约为1%~2%。
B-TURP与M-TURP的短期、中期疗效无明显临床差异,59项RCT的汇总结果显示,术后12个月二者在IPSS、QoL、Qmax等核心疗效指标上基本一致;36~60个月的中远期随访数据也未发现二者在疗效上存在显著差别。此外,准双极经尿道前列腺电切术(TURis)与M-TURP的疗效也基本相当,10项RCT共1870例患者的临床数据也证实了这一点。
1.1.3 安全性与耐受性
M-TURP的围手术期死亡率已降至0.1%,但发病率仍有11.1%,核心并发症包括TUR综合征(发生率<1.1%)、需输血的出血(2.9%)、急性尿潴留、血块潴留等,长期并发症则以尿失禁、尿道狭窄、逆行射精、勃起功能障碍(ED)为主。
B-TURP的围手术期安全性更具优势,能让TUR综合征发生率降为0,每1000例患者中输血事件可减少28例,血块潴留率也更低,且术中灌洗、术后置管及住院时间均更短。二者在中远期并发症如尿道狭窄、膀胱颈挛缩的发生率上无显著差异,对患者勃起和射精功能的影响也基本一致。
对于服用抗凝/抗血小板药物的患者,B-TURP也展现出一定的安全性:服用阿司匹林的患者术后结局与无用药者基本相当;服用口服抗凝药的患者置管和住院时间稍长、急性尿潴留率略高,但输血率无差异;而服用抗血小板药的患者,术后输血和再入院率会有所升高,临床处理这类患者时需做好相应的预案。
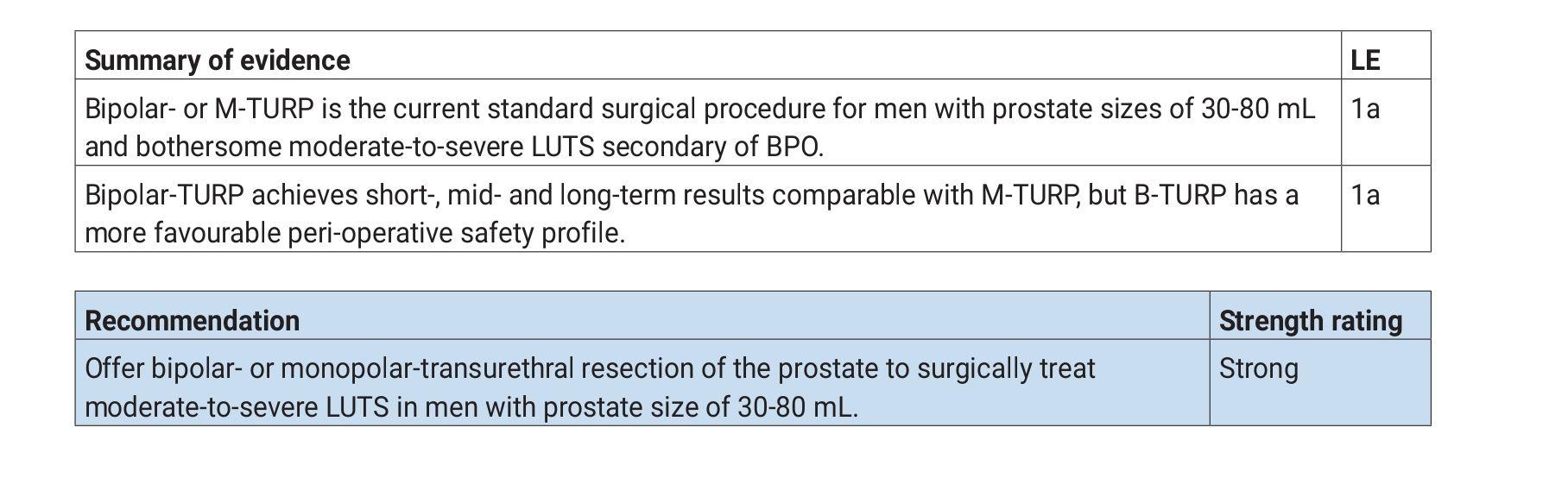
M-TURP与B-TURP的证据等级及指南推荐意见如下表所示:
1.2 铥激光前列腺汽化切除术(ThuVARP)
ThuVARP是激光类前列腺切除手术的代表,也是TURP的重要替代方案之一。该术式采用1940~2013nm波长的铥激光,以连续波前向发射的方式完成前列腺组织的汽化与切除,是临床中激光治疗中体积前列腺的常用术式。
从疗效来看,ThuVARP与TURP术后12个月的IPSS评分改善效果相当,但在Qmax的提升上稍逊于TURP,这种差异在<70岁的患者中表现得更为明显;不过一项纳入2216例患者的8年前瞻性研究证实,ThuVARP的疗效具有持久性,术后患者的IPSS、QoL、Qmax及PVR等指标能实现持续改善。安全性方面,ThuVARP的围手术期出血更少,术后置管和住院时间更短,短期及中长期并发症的发生率与TURP无显著差异。
该术式的证据等级为1b,指南对其做弱推荐,具体的证据总结与推荐意见如下表:

1.3 经尿道前列腺切开术(TUIP)
TUIP是前列腺体积<30mL且无中叶增生患者的优选术式,也是小体积前列腺BPO外科治疗的核心选择。该术式的核心操作是切开膀胱出口以缓解梗阻,而非切除前列腺组织,临床中可采用Collins电刀或钬激光完成操作,术式操作相对简便。
疗效上,TUIP与M-TURP改善LUTS症状的效果基本相当,但在Qmax的提升幅度上稍低;而安全性是该术式的一大突出优势,目前临床中尚无TUIP术后发生TUR综合征的报道,需输血的出血风险极低,且术后患者的逆行射精率显著低于M-TURP。需要注意的是,TUIP的术后再手术率明显更高,一项荟萃分析显示,TUIP术后再手术率为18.4%,而M-TURP仅为7.2%,这一点在与患者沟通时需明确告知。
TUIP的证据等级为1a,指南对其做强推荐,具体的证据总结与推荐意见如下表:

2 前列腺剜除类手术:>80mL大体积前列腺的核心方案
剜除类手术是处理前列腺体积>80mL大体积前列腺BPO的核心术式,相比切除手术,能更彻底地去除前列腺腺瘤组织,从根源上缓解梗阻,指南中重点对开放前列腺切除术做了详细分析,该术式也是基层医疗机构无内镜剜除设备时的重要选择。
2.1 开放前列腺切除术(OP)
开放前列腺切除术是治疗大体积前列腺的传统术式,临床中主要通过手指剜除前列腺腺瘤,具体可采用经膀胱的Freyer术式或经前列腺前包膜的Millin术式,适用于无内镜剜除设备的医疗机构。
该术式的疗效显著且持久,能让患者的IPSS评分下降63%~86%,Qmax提升375%,核心疗效指标的改善可维持6年以上,奥地利一项全国性研究显示,其术后8年的再手术率为8.8%。从与其他术式的对比来看,OP与双极经尿道前列腺剜除术(B-TUEP)、钬激光前列腺剜除术(HoLEP)的中短期疗效基本相当,且长期功能结果与HoLEP无显著差异。
但OP的侵入性在所有前列腺外科术式中最强,围手术期安全谱也相对较差:术后输血率达7%~14%,置管和住院时间显著长于内镜下剜除术,30天死亡率约0.2%,90天死亡率0.4%。长期并发症则以一过性尿失禁、膀胱颈挛缩、尿道狭窄为主,整体发生率相对可控。
指南在无前列腺内镜剜除设备的前提下,对前列腺体积>80mL的患者强推荐开放前列腺切除术,其核心证据总结与推荐意见如下表:

[1] Cornu J N, Gacci M, Hashim H, et al. EAU Guidelines on Non-Neurogenic Male Lower Urinary Tract Symptoms (LUTS) 2025[J]. European Association of Urology, 2025. https://uroweb.org/guidelines/management-of-non-neurogenic-male-luts
1、前列腺切除类手术:30~80mL中体积前列腺的主流选择
切除类手术是处理30~80mL中体积前列腺BPO的核心术式,其中经尿道前列腺电切术是经典金标准,指南也对其单极、双极衍生术式及激光类切除手术、前列腺切开术做了详细的疗效和安全性分析,同时明确了各术式的推荐等级,贴合临床实操需求。
1.1 单极与双极经尿道前列腺电切术(M-TURP/B-TURP)
M-TURP长期以来都是中体积前列腺BPO外科治疗的参考标准,而B-TURP作为其最主要的替代方案,临床应用率逐年提升,二者也是目前指南明确推荐的30~80mL前列腺患者的标准外科术式。
1.1.1 作用机制
两种术式均通过经尿道入路切除前列腺移行带组织,术后患者的前列腺体积和PSA指标可实现25%~58%的下降。二者最核心的区别在于能量传导方式:M-TURP的能量需要通过人体传导至皮肤电极片才能完成回路,而B-TURP的能量传导仅局限在电切镜内部,在活性切除环和电切镜尖端/鞘部的被动电极之间完成,且术中以生理盐水作为灌洗液,能从根本上消除TUR综合征的发生风险。
1.1.2 临床疗效
M-TURP的疗效经过了长期临床验证,一项纳入20项RCT的荟萃分析显示,该术式能让患者的最大尿流率(Qmax)平均提升162%,国际前列腺症状评分(IPSS)下降70%,生活质量评分(QoL)下降69%,残余尿(PVR)下降77%;8~22年的长期随访研究也证实其疗效具有持久性,术后年再手术率约为1%~2%。
B-TURP与M-TURP的短期、中期疗效无明显临床差异,59项RCT的汇总结果显示,术后12个月二者在IPSS、QoL、Qmax等核心疗效指标上基本一致;36~60个月的中远期随访数据也未发现二者在疗效上存在显著差别。此外,准双极经尿道前列腺电切术(TURis)与M-TURP的疗效也基本相当,10项RCT共1870例患者的临床数据也证实了这一点。
1.1.3 安全性与耐受性
M-TURP的围手术期死亡率已降至0.1%,但发病率仍有11.1%,核心并发症包括TUR综合征(发生率<1.1%)、需输血的出血(2.9%)、急性尿潴留、血块潴留等,长期并发症则以尿失禁、尿道狭窄、逆行射精、勃起功能障碍(ED)为主。
B-TURP的围手术期安全性更具优势,能让TUR综合征发生率降为0,每1000例患者中输血事件可减少28例,血块潴留率也更低,且术中灌洗、术后置管及住院时间均更短。二者在中远期并发症如尿道狭窄、膀胱颈挛缩的发生率上无显著差异,对患者勃起和射精功能的影响也基本一致。
对于服用抗凝/抗血小板药物的患者,B-TURP也展现出一定的安全性:服用阿司匹林的患者术后结局与无用药者基本相当;服用口服抗凝药的患者置管和住院时间稍长、急性尿潴留率略高,但输血率无差异;而服用抗血小板药的患者,术后输血和再入院率会有所升高,临床处理这类患者时需做好相应的预案。
M-TURP与B-TURP的证据等级及指南推荐意见如下表所示:

1.2 铥激光前列腺汽化切除术(ThuVARP)
ThuVARP是激光类前列腺切除手术的代表,也是TURP的重要替代方案之一。该术式采用1940~2013nm波长的铥激光,以连续波前向发射的方式完成前列腺组织的汽化与切除,是临床中激光治疗中体积前列腺的常用术式。
从疗效来看,ThuVARP与TURP术后12个月的IPSS评分改善效果相当,但在Qmax的提升上稍逊于TURP,这种差异在<70岁的患者中表现得更为明显;不过一项纳入2216例患者的8年前瞻性研究证实,ThuVARP的疗效具有持久性,术后患者的IPSS、QoL、Qmax及PVR等指标能实现持续改善。安全性方面,ThuVARP的围手术期出血更少,术后置管和住院时间更短,短期及中长期并发症的发生率与TURP无显著差异。
该术式的证据等级为1b,指南对其做弱推荐,具体的证据总结与推荐意见如下表:

1.3 经尿道前列腺切开术(TUIP)
TUIP是前列腺体积<30mL且无中叶增生患者的优选术式,也是小体积前列腺BPO外科治疗的核心选择。该术式的核心操作是切开膀胱出口以缓解梗阻,而非切除前列腺组织,临床中可采用Collins电刀或钬激光完成操作,术式操作相对简便。
疗效上,TUIP与M-TURP改善LUTS症状的效果基本相当,但在Qmax的提升幅度上稍低;而安全性是该术式的一大突出优势,目前临床中尚无TUIP术后发生TUR综合征的报道,需输血的出血风险极低,且术后患者的逆行射精率显著低于M-TURP。需要注意的是,TUIP的术后再手术率明显更高,一项荟萃分析显示,TUIP术后再手术率为18.4%,而M-TURP仅为7.2%,这一点在与患者沟通时需明确告知。
TUIP的证据等级为1a,指南对其做强推荐,具体的证据总结与推荐意见如下表:

2 前列腺剜除类手术:>80mL大体积前列腺的核心方案
剜除类手术是处理前列腺体积>80mL大体积前列腺BPO的核心术式,相比切除手术,能更彻底地去除前列腺腺瘤组织,从根源上缓解梗阻,指南中重点对开放前列腺切除术做了详细分析,该术式也是基层医疗机构无内镜剜除设备时的重要选择。
2.1 开放前列腺切除术(OP)
开放前列腺切除术是治疗大体积前列腺的传统术式,临床中主要通过手指剜除前列腺腺瘤,具体可采用经膀胱的Freyer术式或经前列腺前包膜的Millin术式,适用于无内镜剜除设备的医疗机构。
该术式的疗效显著且持久,能让患者的IPSS评分下降63%~86%,Qmax提升375%,核心疗效指标的改善可维持6年以上,奥地利一项全国性研究显示,其术后8年的再手术率为8.8%。从与其他术式的对比来看,OP与双极经尿道前列腺剜除术(B-TUEP)、钬激光前列腺剜除术(HoLEP)的中短期疗效基本相当,且长期功能结果与HoLEP无显著差异。
但OP的侵入性在所有前列腺外科术式中最强,围手术期安全谱也相对较差:术后输血率达7%~14%,置管和住院时间显著长于内镜下剜除术,30天死亡率约0.2%,90天死亡率0.4%。长期并发症则以一过性尿失禁、膀胱颈挛缩、尿道狭窄为主,整体发生率相对可控。
指南在无前列腺内镜剜除设备的前提下,对前列腺体积>80mL的患者强推荐开放前列腺切除术,其核心证据总结与推荐意见如下表:

参考文献:
[1] Cornu J N, Gacci M, Hashim H, et al. EAU Guidelines on Non-Neurogenic Male Lower Urinary Tract Symptoms (LUTS) 2025[J]. European Association of Urology, 2025. https://uroweb.org/guidelines/management-of-non-neurogenic-male-luts
版权声明:
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。