肝脏肿物一例
+关注
临床病史
患者:男,57岁
现病史:1月前出现右上腹阵发性隐痛,行腹部CT发现肝占位病变。
既往史:否认结核、肝炎等传染病史,否认外伤手术史,高血压病史5年,糖尿病史3年,口服药物控制中。
实验室检查:
肿瘤标志物:CA199、AFP、CEA均为阴性
乙肝五项:HBsAg(-),HBsAb(+),HBeAg(-),HBeAb(+),HBcAb(+)
肝功能指标:LDH升高,ALT、AST、ALP、TBIL均在正常范围内
影像检查
MR图像
T1WI同反相位
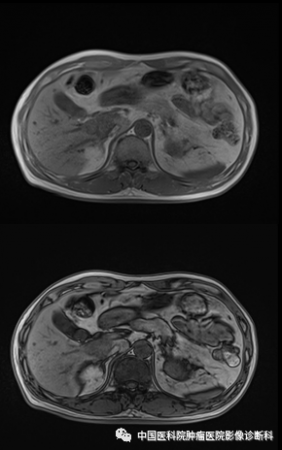
T2WI/FS
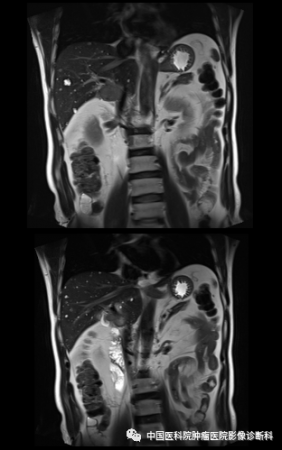
冠状位T2WI
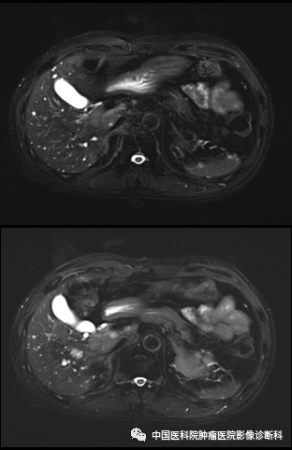
DWI
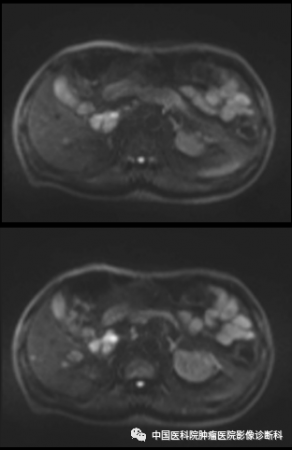
增强扫描
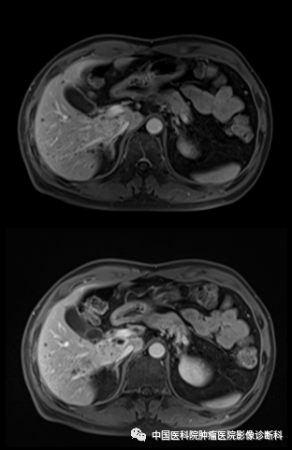
动脉期
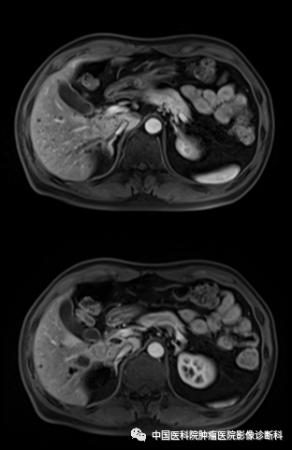
门脉期
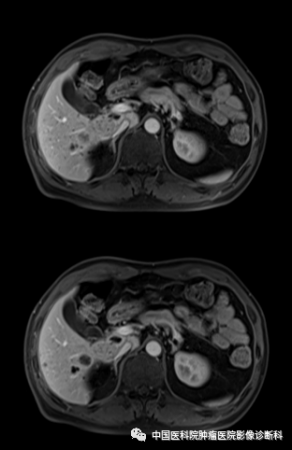
延迟期
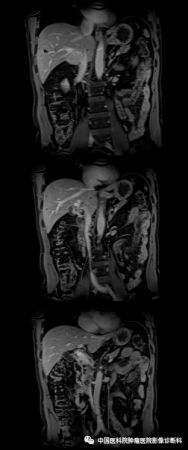
冠状位增强
问题与答案
问题:根据病史及影像学表现,最可能的是(D)
A. 肝细胞癌
B. 胆管细胞癌
C. 肝孤立性纤维性肿瘤
D. 肝结核
E. 肝炎性肌纤维母细胞瘤
诊断要点
临床资料:中年男性,右上腹隐痛,发现肝占位约1月。既往有过乙肝病毒感染,肿瘤标志物不高,肝功能LDH升高、余正常。
影像表现:病灶主体位于肝右叶近尾状叶,贴邻门静脉主干及下腔静脉,形态不规则,边界欠清,T1WI同反相位呈稍低信号,T2WI及T2WI/FS呈中高信号,DWI高信号,病灶内部可见小片状T1WI低、T2WI高、DWI更高信号,增强扫描动脉期不均匀轻度强化,门脉期及延迟期呈渐进性强化,周围见轻度环形强化,邻近胆管未见明确扩张。
手术病理结果
肉眼所见:右尾状叶切除标本,剖面见大小约4.3×3.2×2cm肿物,切面灰白色,质硬,边界尚清,紧邻肝被膜,紧邻基底切缘。
诊断意见:右尾状叶内见大片状坏死及肉芽肿性炎改变,首先考虑结核,请结合其他实验室检查进一步明确,基底切缘未见显著病变。特殊染色:抗酸染色(-),PAS(-)。
解析
肝结核相对少见,常继发于肺、肠及其他脏器结核。肝胆结核常见于11-50岁人群,而孤立性肝结核更常见于40-60岁,大多数结核肉芽肿灶好发于门静脉周围。该病起病隐匿,临床表现缺乏特异性,常见临床表现有腹痛、低热、肝脏肿大等。实验室检查可有轻中度贫血、血沉加快、肝功能指标异常等。因其影像学表现缺乏特异性、临床及实验室指标多变,临床常需病理或细菌学确诊。
肝结核目前缺乏标准分类系统,有学者基于影像和病理特点将其分为三类:实质型(包括3个亚型:粟粒型、结节型、混合型)、浆膜型、结核性胆管炎。
1、实质型:
(1)粟粒型:是肺结核累及肝脏的最常见模式,粟粒状多发病灶,多<2cm,病变可呈实性或囊性,边界欠清,对比增强可出现边缘轻度强化。
(2)结节型/假瘤:较少见,直径超过2cm结核性肝病,单发或多发大小不等的肿块影,伴或不伴有钙化的病变,边界欠清。影像特征取决于疾病分期:肉芽肿早期和中期,无干酪样坏死或液化坏死时,结核性肉芽肿及纤维增生均表现为低密度,增强后无强化或边缘轻度强化,特征表现为低密度病灶中心“粉末状”钙化。MRI优势在于更好的区分肉芽及纤维组织增生成分:肉芽组织呈T1WI低、T2WI高信号,纤维化灶在T2WI呈低或等信号;晚期干酪样坏死可导致结核性脓肿,因内部液化程度不同,表现为边缘强化或无强化的类囊性病灶,可呈多中心融合或单中心状、蜂窝状、“簇状”、类似囊肿等,但较单纯囊肿密度稍高、边界略模糊,增强扫描可有边缘强化或内部分隔强化。
(3)混合型:单发低密度大结节灶,边缘轻度强化,伴肝内多发粟粒状钙化。
2、浆膜型:文献报道的罕见变异类型,主要累及肝脏浆膜下,表现为包膜下粟粒状结核病灶或“糖衣肝”、包膜增厚。MRI上包膜下结节T1WI呈低信号、T2WI呈高信号,增强后轻度边缘强化。
3、结核性胆管炎:极少见,易感人群为儿童及免疫低下者,如HIV感染者,梗阻性黄疸多见,影像表现为肝内胆管不规则扩张或沿胆管走行的弥漫粟粒性钙化,被认为是结核性胆管炎的典型特征。其它伴行表现可有肝门多发含钙化淋巴结,大量高密度腹水等。
综上,本例展示了孤立结节型肝结核病灶,发生于中年男性,病灶位于肝右、尾状叶近门脉旁,边界欠清,MR增强扫描表现为动脉期不均匀轻度强化,门脉及延迟期呈渐进性强化,边缘可见环形强化,内见片状坏死区,可为干酪样坏死导致的结核性脓肿所致。同期CT可见该病变呈稍低密度,边界不清,内见小片状更低密度伴点状微小钙化,强化不明显,亦符合肝结核特点(图片未提供)。
鉴别诊断
1、胆管细胞癌:与胆管细胞癌难鉴别,既往研究中肝结核有约20%病例出现与胆管细胞癌类似的包膜回缩,中央区点状或块状钙化是肝结核特征之一,在无钙化的情况下,只有通过肿瘤标志物水平和组织病理与胆管癌区分,此外周围坏死或钙化淋巴结、肺实质浸润、空洞等可为诊断肝结核提供依据。胆管细胞癌多无肝炎病史,但CA199常升高,增强扫描多呈不均匀渐进性强化、花环样强化,多伴远端胆管扩张。
2、肝细胞肝癌:肝结核呈乏血供特点,增强扫描多边缘轻度强化,实质强化不明显,伴中央粉末状钙化,但既往个案报道肝结核灶可表现为类似肝细胞肝癌强化特点,表现为动脉期高强化、门脉期边缘强化,呈假包膜状;肝细胞肝癌多为富血供病变,呈快进快出的强化特点,动脉期明显强化,常伴肝炎或肝硬化病史,AFP多升高。
3、肝脓肿:肝结核多发小结节灶融合成大结节时,可表现为多房囊性肿块,需与肝脓肿鉴别,不同点在于肝结核强化不明显,强化持续时间短,典型肝脓肿增强扫描可见双环征。
4、肝转移瘤:实质型肝结核(尤其粟粒型)在门脉或延迟期显示为多发、边缘环形强化灶,易误诊为肝转移瘤。与转移瘤鉴别点包括原发肿瘤病史,瘤内无纤维间隔,但增强扫描与乏血供转移瘤的鉴别相对困难。
参考文献
[1] Yu, R. S., Zhang, S. Z., Wu, J. J., & Li, R. F. (2004). Imaging diagnosis of 12 patients with hepatic tuberculosis.World journal of gastroenterology, 10(11), 1639–1642. https://doi.org/10.3748/wjg.v10.i11.1639
[2]Kale, A., Patil, P. S., Chhanchure, U., Deodhar, K., Kulkarni, S., Mehta, S., & Tandon, S. (2022). Hepatic tuberculosis masquerading as malignancy.Hepatology international, 16(2), 463–472. https://doi.org/10.1007/s12072-021-10257-9
[3]Kakkar, C., Polnaya, A. M., Koteshwara, P., Smiti, S., Rajagopal, K. V., & Arora, A. (2015). Hepatic tuberculosis: a multimodality imaging review.Insights into imaging, 6(6), 647–658. https://doi.org/10.1007/s13244-015-0440-y
[4]Wu, Z., Wang, W. L., Zhu, Y., Cheng, J. W., Dong, J., Li, M. X., Yu, L., Lv, Y., & Wang, B. (2013). Diagnosis and treatment of hepatic tuberculosis: report of five cases and review of literature.International journal of clinical and experimental medicine, 6(9), 845–850.
[5]Zorbas, K.A., Koutoulidis, V., Foukas, P.G., & Arkadopoulos, N. (2013). Hepatic tuberculoma mimicking hepatocellular carcinoma in an immunocompetent host.BMJ Case Reports, 2013.
作者:童晓婉 冯冰
来源:中国医科院肿瘤医院影像诊断科 公众号
( 转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请通过 邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。)
2022-11-08 17:34:50 5005 浏览
患者:男,57岁
现病史:1月前出现右上腹阵发性隐痛,行腹部CT发现肝占位病变。
既往史:否认结核、肝炎等传染病史,否认外伤手术史,高血压病史5年,糖尿病史3年,口服药物控制中。
实验室检查:
肿瘤标志物:CA199、AFP、CEA均为阴性
乙肝五项:HBsAg(-),HBsAb(+),HBeAg(-),HBeAb(+),HBcAb(+)
肝功能指标:LDH升高,ALT、AST、ALP、TBIL均在正常范围内
影像检查
MR图像
T1WI同反相位

T2WI/FS

冠状位T2WI

DWI

增强扫描
动脉期

门脉期

延迟期

冠状位增强

问题与答案
问题:根据病史及影像学表现,最可能的是(D)
A. 肝细胞癌
B. 胆管细胞癌
C. 肝孤立性纤维性肿瘤
D. 肝结核
E. 肝炎性肌纤维母细胞瘤
诊断要点
临床资料:中年男性,右上腹隐痛,发现肝占位约1月。既往有过乙肝病毒感染,肿瘤标志物不高,肝功能LDH升高、余正常。
影像表现:病灶主体位于肝右叶近尾状叶,贴邻门静脉主干及下腔静脉,形态不规则,边界欠清,T1WI同反相位呈稍低信号,T2WI及T2WI/FS呈中高信号,DWI高信号,病灶内部可见小片状T1WI低、T2WI高、DWI更高信号,增强扫描动脉期不均匀轻度强化,门脉期及延迟期呈渐进性强化,周围见轻度环形强化,邻近胆管未见明确扩张。
手术病理结果
肉眼所见:右尾状叶切除标本,剖面见大小约4.3×3.2×2cm肿物,切面灰白色,质硬,边界尚清,紧邻肝被膜,紧邻基底切缘。
诊断意见:右尾状叶内见大片状坏死及肉芽肿性炎改变,首先考虑结核,请结合其他实验室检查进一步明确,基底切缘未见显著病变。特殊染色:抗酸染色(-),PAS(-)。
解析
肝结核相对少见,常继发于肺、肠及其他脏器结核。肝胆结核常见于11-50岁人群,而孤立性肝结核更常见于40-60岁,大多数结核肉芽肿灶好发于门静脉周围。该病起病隐匿,临床表现缺乏特异性,常见临床表现有腹痛、低热、肝脏肿大等。实验室检查可有轻中度贫血、血沉加快、肝功能指标异常等。因其影像学表现缺乏特异性、临床及实验室指标多变,临床常需病理或细菌学确诊。
肝结核目前缺乏标准分类系统,有学者基于影像和病理特点将其分为三类:实质型(包括3个亚型:粟粒型、结节型、混合型)、浆膜型、结核性胆管炎。
1、实质型:
(1)粟粒型:是肺结核累及肝脏的最常见模式,粟粒状多发病灶,多<2cm,病变可呈实性或囊性,边界欠清,对比增强可出现边缘轻度强化。
(2)结节型/假瘤:较少见,直径超过2cm结核性肝病,单发或多发大小不等的肿块影,伴或不伴有钙化的病变,边界欠清。影像特征取决于疾病分期:肉芽肿早期和中期,无干酪样坏死或液化坏死时,结核性肉芽肿及纤维增生均表现为低密度,增强后无强化或边缘轻度强化,特征表现为低密度病灶中心“粉末状”钙化。MRI优势在于更好的区分肉芽及纤维组织增生成分:肉芽组织呈T1WI低、T2WI高信号,纤维化灶在T2WI呈低或等信号;晚期干酪样坏死可导致结核性脓肿,因内部液化程度不同,表现为边缘强化或无强化的类囊性病灶,可呈多中心融合或单中心状、蜂窝状、“簇状”、类似囊肿等,但较单纯囊肿密度稍高、边界略模糊,增强扫描可有边缘强化或内部分隔强化。
(3)混合型:单发低密度大结节灶,边缘轻度强化,伴肝内多发粟粒状钙化。
2、浆膜型:文献报道的罕见变异类型,主要累及肝脏浆膜下,表现为包膜下粟粒状结核病灶或“糖衣肝”、包膜增厚。MRI上包膜下结节T1WI呈低信号、T2WI呈高信号,增强后轻度边缘强化。
3、结核性胆管炎:极少见,易感人群为儿童及免疫低下者,如HIV感染者,梗阻性黄疸多见,影像表现为肝内胆管不规则扩张或沿胆管走行的弥漫粟粒性钙化,被认为是结核性胆管炎的典型特征。其它伴行表现可有肝门多发含钙化淋巴结,大量高密度腹水等。
综上,本例展示了孤立结节型肝结核病灶,发生于中年男性,病灶位于肝右、尾状叶近门脉旁,边界欠清,MR增强扫描表现为动脉期不均匀轻度强化,门脉及延迟期呈渐进性强化,边缘可见环形强化,内见片状坏死区,可为干酪样坏死导致的结核性脓肿所致。同期CT可见该病变呈稍低密度,边界不清,内见小片状更低密度伴点状微小钙化,强化不明显,亦符合肝结核特点(图片未提供)。
鉴别诊断
1、胆管细胞癌:与胆管细胞癌难鉴别,既往研究中肝结核有约20%病例出现与胆管细胞癌类似的包膜回缩,中央区点状或块状钙化是肝结核特征之一,在无钙化的情况下,只有通过肿瘤标志物水平和组织病理与胆管癌区分,此外周围坏死或钙化淋巴结、肺实质浸润、空洞等可为诊断肝结核提供依据。胆管细胞癌多无肝炎病史,但CA199常升高,增强扫描多呈不均匀渐进性强化、花环样强化,多伴远端胆管扩张。
2、肝细胞肝癌:肝结核呈乏血供特点,增强扫描多边缘轻度强化,实质强化不明显,伴中央粉末状钙化,但既往个案报道肝结核灶可表现为类似肝细胞肝癌强化特点,表现为动脉期高强化、门脉期边缘强化,呈假包膜状;肝细胞肝癌多为富血供病变,呈快进快出的强化特点,动脉期明显强化,常伴肝炎或肝硬化病史,AFP多升高。
3、肝脓肿:肝结核多发小结节灶融合成大结节时,可表现为多房囊性肿块,需与肝脓肿鉴别,不同点在于肝结核强化不明显,强化持续时间短,典型肝脓肿增强扫描可见双环征。
4、肝转移瘤:实质型肝结核(尤其粟粒型)在门脉或延迟期显示为多发、边缘环形强化灶,易误诊为肝转移瘤。与转移瘤鉴别点包括原发肿瘤病史,瘤内无纤维间隔,但增强扫描与乏血供转移瘤的鉴别相对困难。
参考文献
[1] Yu, R. S., Zhang, S. Z., Wu, J. J., & Li, R. F. (2004). Imaging diagnosis of 12 patients with hepatic tuberculosis.World journal of gastroenterology, 10(11), 1639–1642. https://doi.org/10.3748/wjg.v10.i11.1639
[2]Kale, A., Patil, P. S., Chhanchure, U., Deodhar, K., Kulkarni, S., Mehta, S., & Tandon, S. (2022). Hepatic tuberculosis masquerading as malignancy.Hepatology international, 16(2), 463–472. https://doi.org/10.1007/s12072-021-10257-9
[3]Kakkar, C., Polnaya, A. M., Koteshwara, P., Smiti, S., Rajagopal, K. V., & Arora, A. (2015). Hepatic tuberculosis: a multimodality imaging review.Insights into imaging, 6(6), 647–658. https://doi.org/10.1007/s13244-015-0440-y
[4]Wu, Z., Wang, W. L., Zhu, Y., Cheng, J. W., Dong, J., Li, M. X., Yu, L., Lv, Y., & Wang, B. (2013). Diagnosis and treatment of hepatic tuberculosis: report of five cases and review of literature.International journal of clinical and experimental medicine, 6(9), 845–850.
[5]Zorbas, K.A., Koutoulidis, V., Foukas, P.G., & Arkadopoulos, N. (2013). Hepatic tuberculoma mimicking hepatocellular carcinoma in an immunocompetent host.BMJ Case Reports, 2013.
作者:童晓婉 冯冰
来源:中国医科院肿瘤医院影像诊断科 公众号
( 转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请通过 邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。)






