分享重型TBI一例暨手术方式选择利弊(原创)
+关注
本帖最后由 jsdfnicholas 于 2016-5-11 14:22 编辑
近日收治的一位重型TBI患者,术后已逾两日,经过多次复查CT,现发与大家分享,同时对该患者的手术方式选择,本人颇有异议,在此与大家讨论:
患者中年女性,乘坐电动车时撞至路边一正在打开的车门上,其丈夫有所准备,仅少许面部挫伤,但该患者直接飞出,以左颞顶部着地,当即昏迷,左耳道流血,该患者被送至我院急诊时,呈昏睡状,强刺痛可睁眼,胡言乱语,刺痛可定位,GCS:12分,双瞳孔等大等圆,对光反射灵敏,右侧肢体见自主活动,左侧巴氏征(+),急查头颅CT如下:
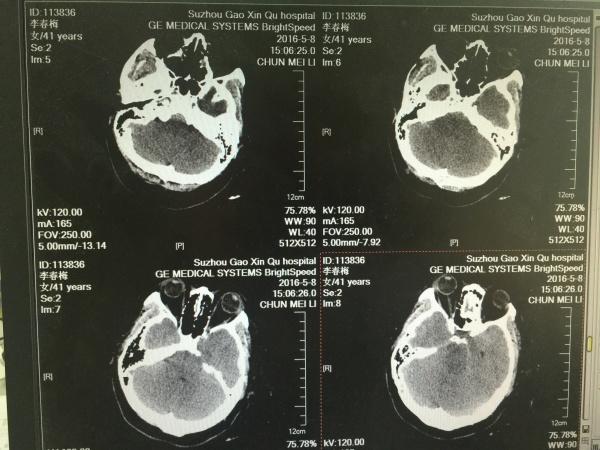
 (经皮下血肿,可见左颞顶部为着力点)
(经皮下血肿,可见左颞顶部为着力点)
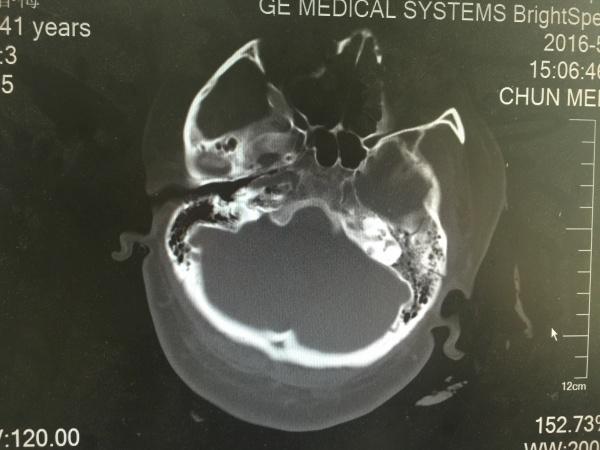 (左侧中颅凹骨折)
(左侧中颅凹骨折)
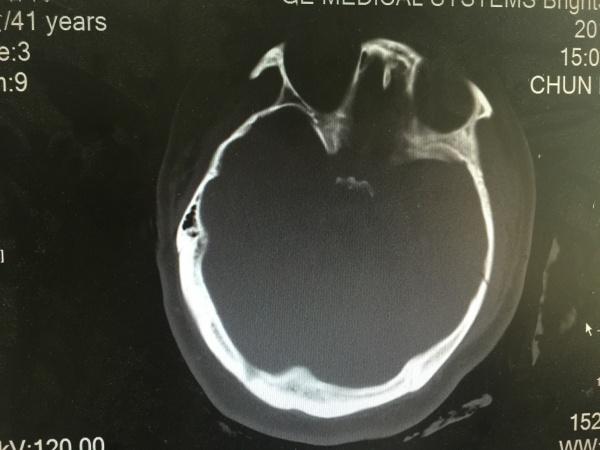 (左颞骨骨折)
(左颞骨骨折)
片中所示,患者全脑肿胀,以右侧为主,右额颞顶部薄层硬膜下血肿,这样的病例大家也见得多了,也了解,一般先右侧去骨瓣减压,如左侧硬膜外血肿出来了,再开第二刀,在这里,我主要想与各位同仁讨论的是手术的时机选择及术中的方式选择。
按时间来叙述吧,急诊CT出现问题后,急送ICU,那时患者仍为昏睡状,瞳孔较前无变化,嘱ICU气插管保持气道通畅,同时与家人沟通,告知患者病情危重,因全脑肿胀,此刻开颅去骨瓣很有可能出现急性脑膨出,因患者此时神志及瞳孔较前无变化,建议先行大剂量脱水治疗,继观病情,如瞳孔变化,就无需犹豫,即刻开颅。
得到患者家属同意后,我们进行了以下治疗:甲强龙,500mg,iv;速尿,40mg,iv,呼吸机适当过度换气,(甘露醇,250ml,已在急诊输入),使用后十分钟,意识状况较前好转,刺痛可睁眼,对答切题、但错误,此刻,我们开始与家属沟通放颅内压监护的问题,我们的建议是:该患者开颅可能性大,但如意识未继续恶化,可先行放置颅内压监护,对患者颅内情况有一个客观的了解,如初始压力过大,或经过释放脑脊液,应用脱水药物等手段,ICP不降低的,再行开颅去骨瓣治疗。
可惜的是,与家属的沟通还没有结束,护理已来通告,“瞳孔大了”,我们至床边时,患者已呈浅昏迷状,瞳孔右:左=3.5:2.0,右侧对光反射迟钝,我们不再犹豫,即刻在全麻下行开颅探查+颅内血肿清除+去骨瓣减压术
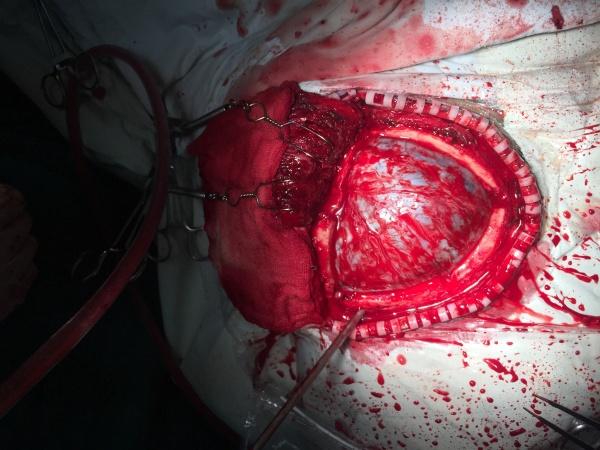 (骨瓣打开,见硬膜下血肿)
(骨瓣打开,见硬膜下血肿)
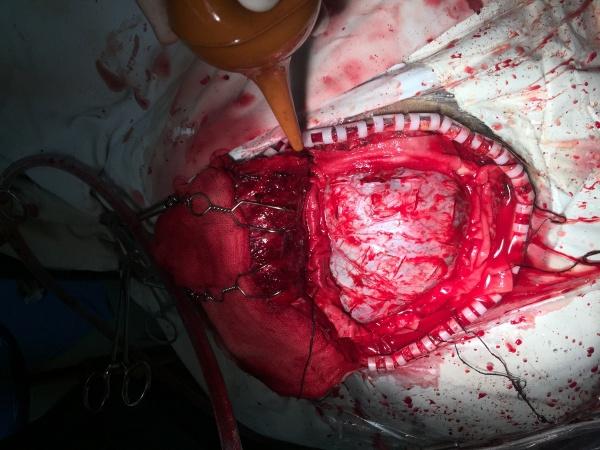 (网状切开的硬脑膜)
(网状切开的硬脑膜)
如上图,术中,我们打开骨瓣,见硬膜暗红,其下血肿可见,这时,我们用手感觉了下,硬脑膜张力并非想象中那么高,主刀是我们的老主任,此时,担心急性脑膨出的出现,果断决定采用硬膜网状切开的方式来初步减压,仔细清除硬膜下的薄层血肿,硬脑膜渐发白,局部可见脑挫裂伤,我们未予处理,在开骨瓣到网状切开清完血肿,大约40分钟,这段时间,脑组织未见膨隆,这时候,老主任打算贴好人工脑膜后关颅了,当时我有点纳闷,就委婉了请教了下:主任,蝶骨嵴不要处理吗?脑膜要充分打开吗?但主任说不要,我也没有继续发问。
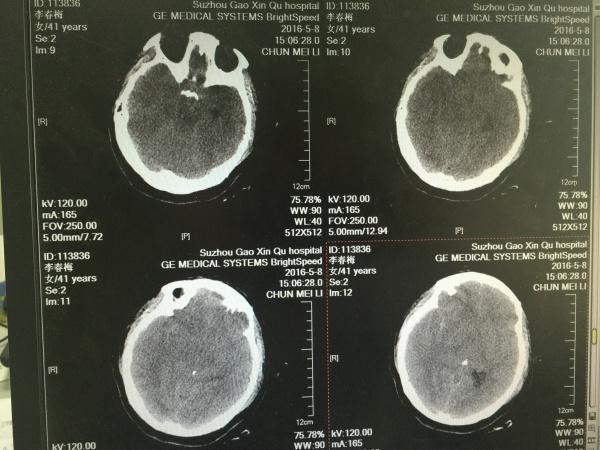
手术很成功,术后患者瞳孔回来了,即刻复查头颅CT如下:
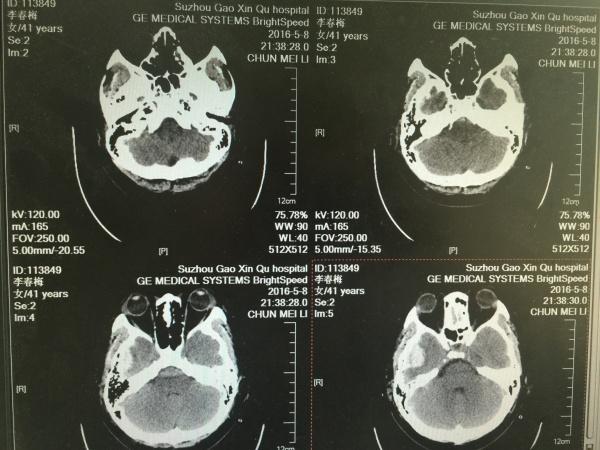
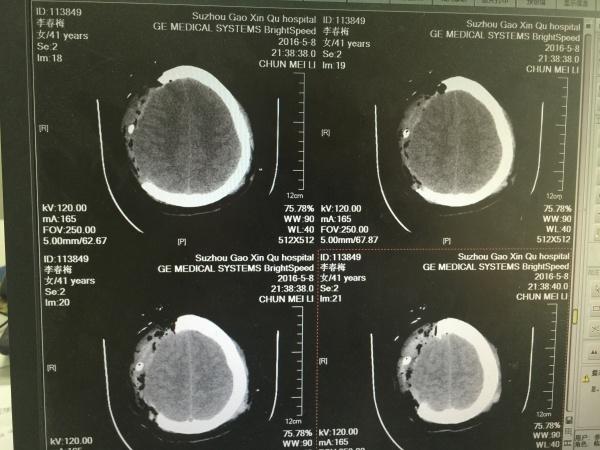
如下图所示,基底池回来了,但环池仍不可见,中线移位较前好转,患者瞳孔尚可,刺痛躲避,予以积极镇静、镇痛处理。
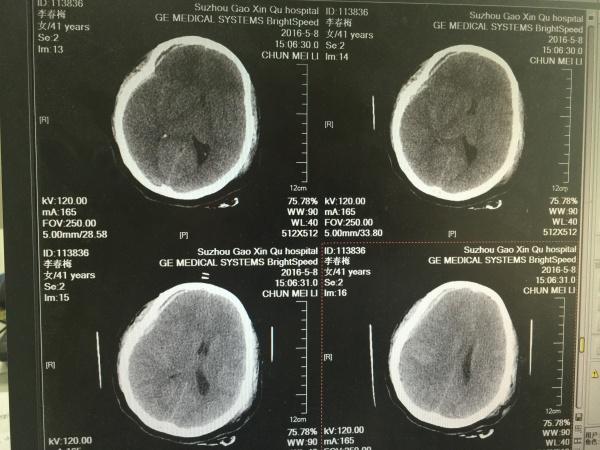
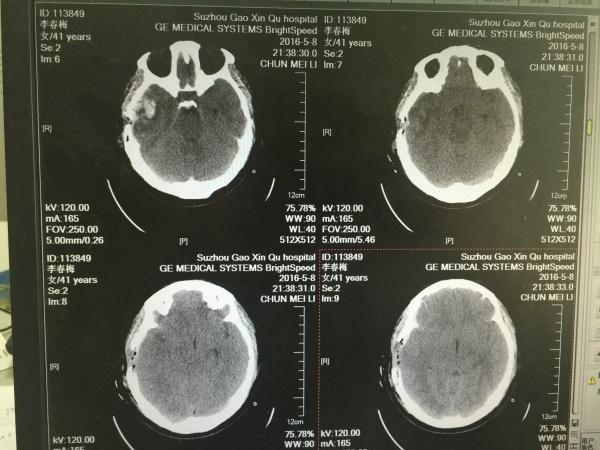
第二天,我们再次复查CT如下:
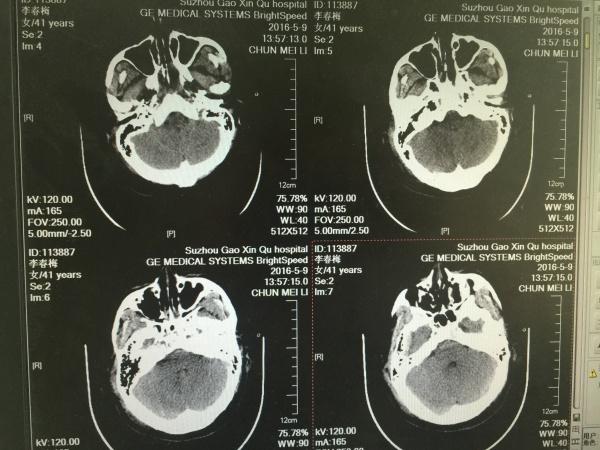
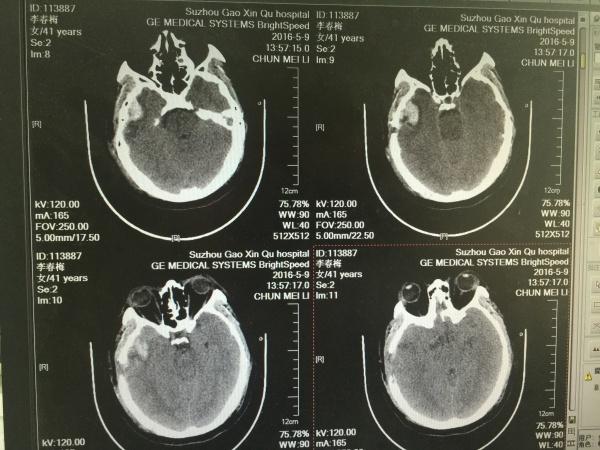
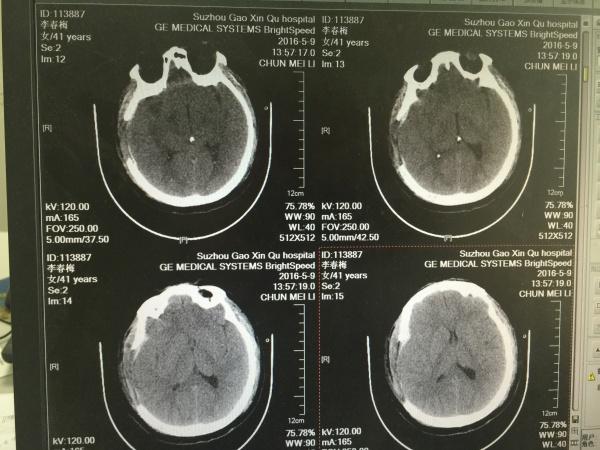
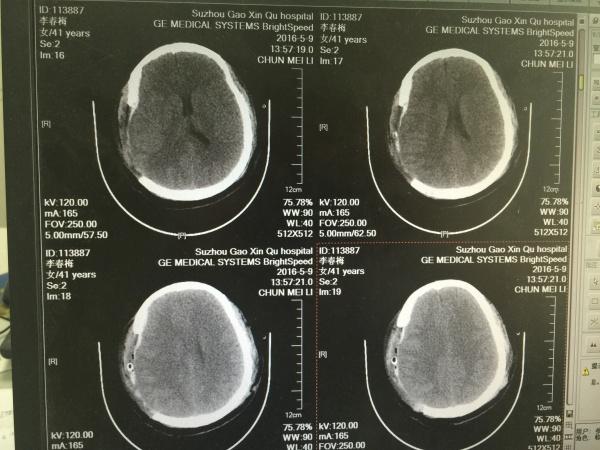
如上图所示,有经验的同仁会问了,骨瓣是不是有点小啊,这点且留下不表,最后我们一起讨论。
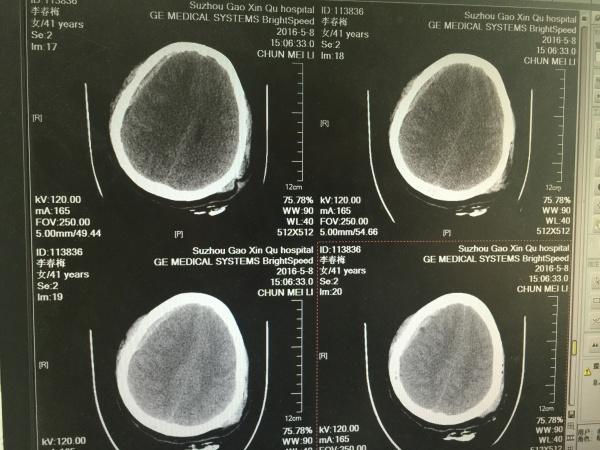
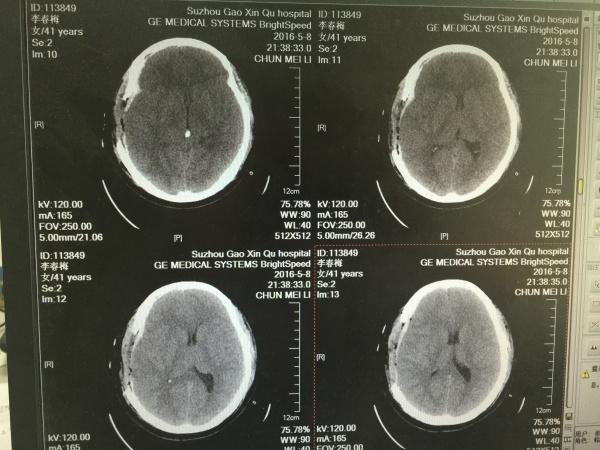
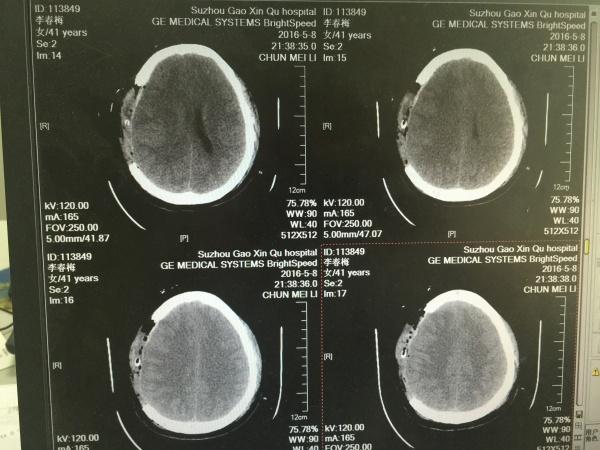
第三天,再次复查CT,如下:
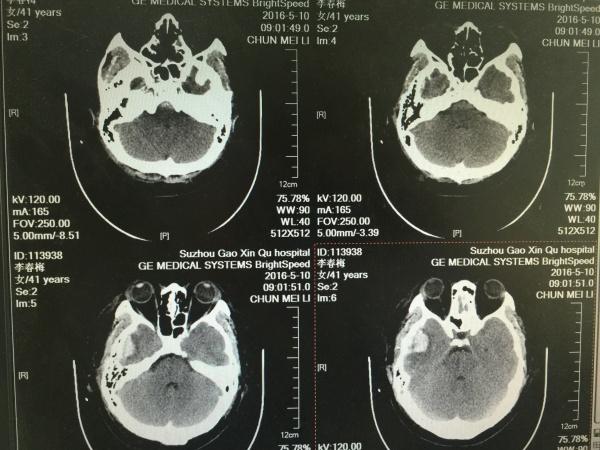
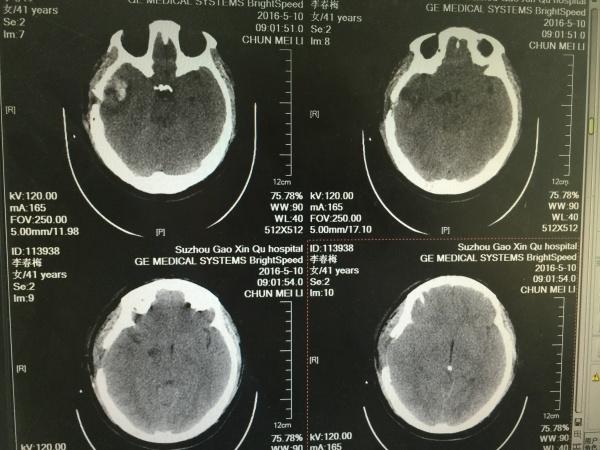
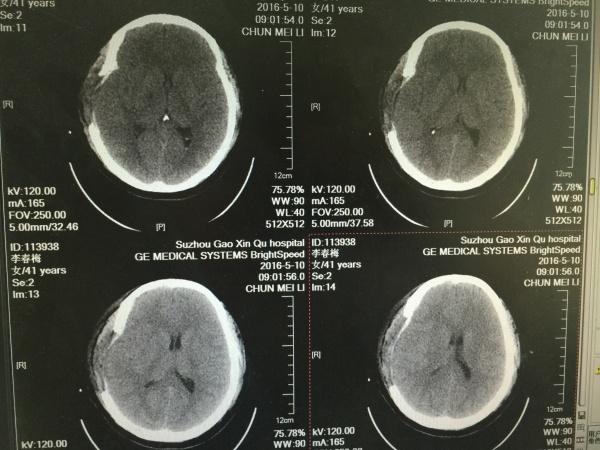
第三天的片子,大家可以看到,右颞叶局部梗塞已经出现。
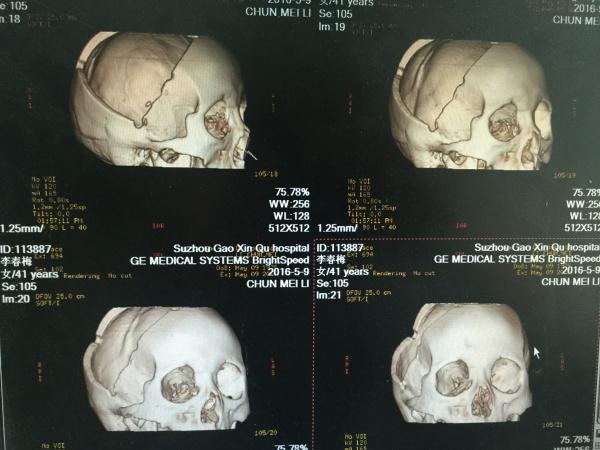
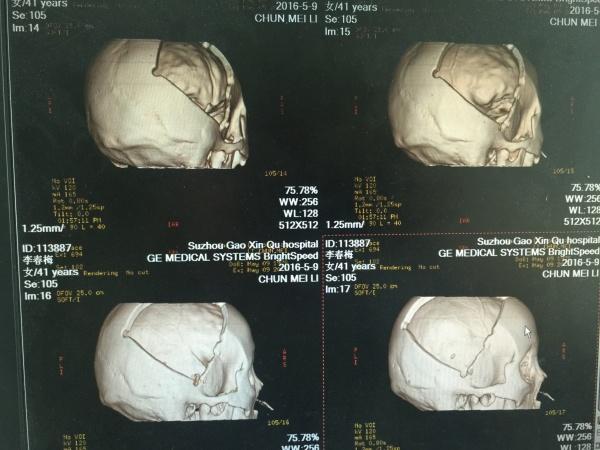
现在,我们来讨论几个问题,在讨论问题之前,我再发一张比较图片:
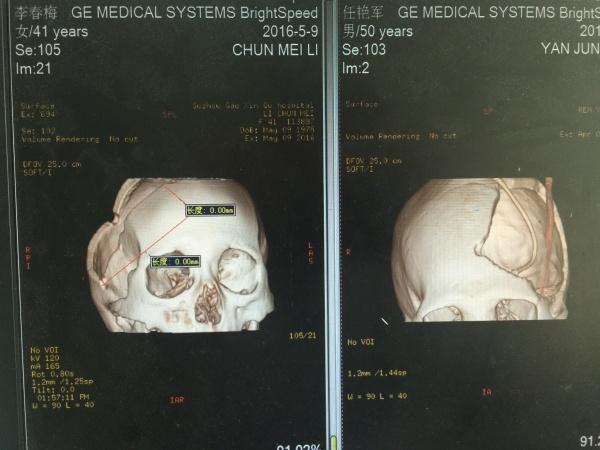
左侧是这位患者的颅骨三维成像,右侧是我们之前的一位手术患者,标准大骨瓣,比较一目了然。
大骨瓣的好处,这里就不一 一赘述了,江基尧教授在各类大会上已经说得太多了。
下面,针对此次手术中本人的一些疑问,请大家积极讨论:
1、此次手术非标准大骨瓣,术后出现的右颞叶梗塞可能不能说明什么,但如脑肿胀继续加重或右颞叶挫裂伤周边水肿继续增大,脑组织因卡压在骨瓣骨缘而造成的缺血梗死,骨瓣不够大还不是问题吗?
2、我们之所以害怕急性脑膨出,单从手术来说,还不是怕下不来台,关不了颅吗,缝不上头皮吗?但在这位患者的手术中,网状切开硬膜后,脑组织未出现急性膨出,这样的话,关颅前,是否应该U型或放射状剪开硬膜充分减压呢?现在只是网状切开硬膜,去骨瓣的意义何在呢?如后期出现脑肿胀进一步加重,脑组织会通过网状切开的小口疝出造成二次损伤。
3、去骨瓣减压手术不用常规处理蝶骨嵴吗?
如果面对上述问题,在你们医院,是如何应对的呢?
2016-05-11 14:14:48 41235 浏览
近日收治的一位重型TBI患者,术后已逾两日,经过多次复查CT,现发与大家分享,同时对该患者的手术方式选择,本人颇有异议,在此与大家讨论:
患者中年女性,乘坐电动车时撞至路边一正在打开的车门上,其丈夫有所准备,仅少许面部挫伤,但该患者直接飞出,以左颞顶部着地,当即昏迷,左耳道流血,该患者被送至我院急诊时,呈昏睡状,强刺痛可睁眼,胡言乱语,刺痛可定位,GCS:12分,双瞳孔等大等圆,对光反射灵敏,右侧肢体见自主活动,左侧巴氏征(+),急查头颅CT如下:



 (经皮下血肿,可见左颞顶部为着力点)
(经皮下血肿,可见左颞顶部为着力点) (左侧中颅凹骨折)
(左侧中颅凹骨折) (左颞骨骨折)
(左颞骨骨折)片中所示,患者全脑肿胀,以右侧为主,右额颞顶部薄层硬膜下血肿,这样的病例大家也见得多了,也了解,一般先右侧去骨瓣减压,如左侧硬膜外血肿出来了,再开第二刀,在这里,我主要想与各位同仁讨论的是手术的时机选择及术中的方式选择。
按时间来叙述吧,急诊CT出现问题后,急送ICU,那时患者仍为昏睡状,瞳孔较前无变化,嘱ICU气插管保持气道通畅,同时与家人沟通,告知患者病情危重,因全脑肿胀,此刻开颅去骨瓣很有可能出现急性脑膨出,因患者此时神志及瞳孔较前无变化,建议先行大剂量脱水治疗,继观病情,如瞳孔变化,就无需犹豫,即刻开颅。
得到患者家属同意后,我们进行了以下治疗:甲强龙,500mg,iv;速尿,40mg,iv,呼吸机适当过度换气,(甘露醇,250ml,已在急诊输入),使用后十分钟,意识状况较前好转,刺痛可睁眼,对答切题、但错误,此刻,我们开始与家属沟通放颅内压监护的问题,我们的建议是:该患者开颅可能性大,但如意识未继续恶化,可先行放置颅内压监护,对患者颅内情况有一个客观的了解,如初始压力过大,或经过释放脑脊液,应用脱水药物等手段,ICP不降低的,再行开颅去骨瓣治疗。
可惜的是,与家属的沟通还没有结束,护理已来通告,“瞳孔大了”,我们至床边时,患者已呈浅昏迷状,瞳孔右:左=3.5:2.0,右侧对光反射迟钝,我们不再犹豫,即刻在全麻下行开颅探查+颅内血肿清除+去骨瓣减压术
 (骨瓣打开,见硬膜下血肿)
(骨瓣打开,见硬膜下血肿) (网状切开的硬脑膜)
(网状切开的硬脑膜)如上图,术中,我们打开骨瓣,见硬膜暗红,其下血肿可见,这时,我们用手感觉了下,硬脑膜张力并非想象中那么高,主刀是我们的老主任,此时,担心急性脑膨出的出现,果断决定采用硬膜网状切开的方式来初步减压,仔细清除硬膜下的薄层血肿,硬脑膜渐发白,局部可见脑挫裂伤,我们未予处理,在开骨瓣到网状切开清完血肿,大约40分钟,这段时间,脑组织未见膨隆,这时候,老主任打算贴好人工脑膜后关颅了,当时我有点纳闷,就委婉了请教了下:主任,蝶骨嵴不要处理吗?脑膜要充分打开吗?但主任说不要,我也没有继续发问。
手术很成功,术后患者瞳孔回来了,即刻复查头颅CT如下:





如下图所示,基底池回来了,但环池仍不可见,中线移位较前好转,患者瞳孔尚可,刺痛躲避,予以积极镇静、镇痛处理。
第二天,我们再次复查CT如下:






如上图所示,有经验的同仁会问了,骨瓣是不是有点小啊,这点且留下不表,最后我们一起讨论。
第三天,再次复查CT,如下:



第三天的片子,大家可以看到,右颞叶局部梗塞已经出现。
现在,我们来讨论几个问题,在讨论问题之前,我再发一张比较图片:

左侧是这位患者的颅骨三维成像,右侧是我们之前的一位手术患者,标准大骨瓣,比较一目了然。
大骨瓣的好处,这里就不一 一赘述了,江基尧教授在各类大会上已经说得太多了。
下面,针对此次手术中本人的一些疑问,请大家积极讨论:
1、此次手术非标准大骨瓣,术后出现的右颞叶梗塞可能不能说明什么,但如脑肿胀继续加重或右颞叶挫裂伤周边水肿继续增大,脑组织因卡压在骨瓣骨缘而造成的缺血梗死,骨瓣不够大还不是问题吗?
2、我们之所以害怕急性脑膨出,单从手术来说,还不是怕下不来台,关不了颅吗,缝不上头皮吗?但在这位患者的手术中,网状切开硬膜后,脑组织未出现急性膨出,这样的话,关颅前,是否应该U型或放射状剪开硬膜充分减压呢?现在只是网状切开硬膜,去骨瓣的意义何在呢?如后期出现脑肿胀进一步加重,脑组织会通过网状切开的小口疝出造成二次损伤。
3、去骨瓣减压手术不用常规处理蝶骨嵴吗?
如果面对上述问题,在你们医院,是如何应对的呢?








