腹膜后巨大肿物病例分析
【基本信息】女、45、务农
【发病原因】腹部进行性膨隆伴腹胀1个月
【临床诊断】腹腔孤立性纤维性肿瘤
【治疗方案】经腹探查+腹腔巨大肿物切除术
【治疗结果】逐步下床活动
【病案重点】腹腔巨大肿物
【病案介绍】
主诉
发现腹部进行性膨隆伴腹胀1个月,加重伴食欲下降、呼吸困难3天
现病史
患者自诉1个月前无明显诱因出现下腹部隐痛(间断性,可忍受),随后逐渐发现腹部膨隆(自诉肚子越来越大),伴腹胀(进食后加重),无恶心、呕吐,无腹泻或便秘。近2周腹胀进行性加重,腹部膨隆明显(可见腹壁静脉显露),自诉能摸到腹部硬块,伴食欲明显下降(每日进食不足正常1/3),无发热、黄疸。3天前出现呼吸困难(平卧时加重,需半卧位缓解),伴夜间不能平卧入睡,无咳嗽、咳痰,无尿频、尿急。为求诊治,遂来我院就诊,门诊查腹部CT提示腹腔内占位性病变,遂收治我科。本次 起病以来体重下降约3kg(1个月内),小便量减少(每日约800ml),大便次数减少(2-3日/次,干结)。
既往史
一般健康状况:良好。疾病史:无。传染病史:无。预防接种史:不详。外伤史:无;手术史:无。输血史:无。药物过敏史:无;食物过敏史:无;长期用药史:无。
个人史
生于原籍,无外地久居史;无疫区居留史,无疫水疫区接触史,吸烟史:无,饮酒史:无;从事职业为农民,无重大精神创伤史,无冶游史。
查体
T: 36.6℃,P: 110次/分,R: 24次/分,BP: 100/60mmHg。
发育正常,营养良好,神志清醒,精神正常,自主体位,急性痛苦面容,表情自如,查体合作。皮肤:色泽正常,弹性正常,温度正常,无皮疹,无出血,无蜘蛛痣,无水肿,毛发分布正常,无疤痕,无溃疡。淋巴结未触及肿大。头颅形状:正常,眼无巩膜黄染,双侧瞳孔等圆、等大,对光反射存在。耳鼻正常,口唇无发绀,扁桃体无肿大、无化脓。颈软,气管居中,甲状腺无肿大,无颈静脉怒张。胸廓对称,双侧呼吸运动对称,语颤:正常,无胸膜摩擦感(右),无胸膜摩擦感(左)。叩诊:清音。听诊:呼吸音:清音,无 啰音,语音传导正常,无摩擦音。无心前区隆起,心尖搏动正常,心尖搏动位置:第5肋间隙左侧锁骨中线内0.5cm处。触诊:心尖搏动,无震颤,无心包摩擦感。叩诊心界不大,心率110次/分,律规整,各瓣膜听诊区未闻及病理性杂音。腹部对称,外形:腹部隆起,无胃肠蠕动波,无腹壁静脉曲张。腹壁柔软、紧张度适中,无压痛,无反跳痛,肝质地:中等,表面光滑,边缘整齐,无结节,无压痛,无搏动,肝浊音界存在,无肝区叩击痛,无移动性浊音,无高度鼓音。脾大小:正常,质地:中等,表面光滑,无压痛。肾大小:正常,形状:正常,质地:中等硬度,无压痛,无肾区叩击痛。肠鸣音正常,无震水音,无血管杂音。外生殖器、肛门无异常。脊柱正常、四肢(正常),四肢活动自如。神经系统:肱二头肌反射正常,肱三头肌反射存在,膝腱反射正常,跟腱反射正常,腹壁反射正常,克氏(Kernig征)征阴性,布氏(Brudzinski征)征阴性,巴氏(Babinski征)阴性。
辅助检查
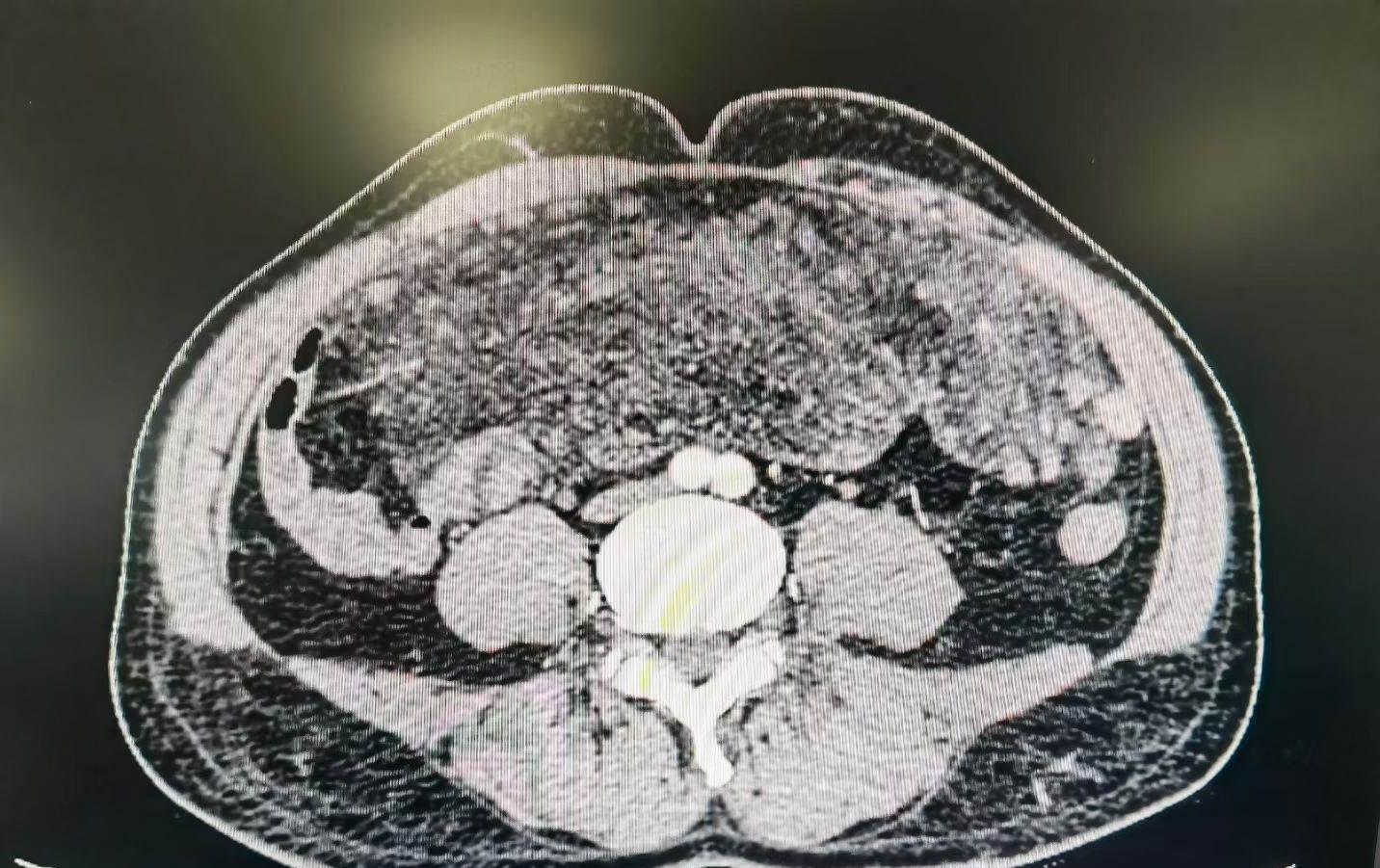
实验室检查: 血常规:HGB 102g/L,WBC 6.8*10⁹/L,PLT 210*10⁹/L。炎症指标:CRP 12mg/L(轻度升高),PCT 0.05ng/ml(正常)。生化:白蛋白 32g/L,ALT/AST正常,总胆红素正常;肾功能正常;电解质:Na⁺ 138mmol/L,K⁺ 4.0mmol/L。 凝血功能:PT 12.5s(正常),APTT 30s(正常),D-二聚体 0.6g/ml。肿瘤标志物:CA125 85U/ml,CEA 2.1ng/ml,CA19-9 18U/ml,AFP 3.5ng/ml。 影像学检查: 全腹+盆腔CT平扫+增强: 腹腔巨大肿物:占据整个腹腔(上至膈下,下至盆腔,左右达两侧腹壁),大小约 25*20cm*15cm(类球形),密度不均匀(CT值约20-45HU),增强扫描可见不均匀轻-中度强化(实性成分),内部可见多发条索状低密度区(可能为坏死或囊变)。 肿物与周围组织关系:与肝脏、脾脏、胰腺、肾脏分界尚清(无直接侵犯征象),但推挤周围器官(胃、小肠、结肠受压移位至腹腔左侧及后腹膜间隙);双侧输尿管轻度扩张(提示肿物压迫下腔静脉或腹主动脉导致静脉回流受阻?需进一步评估)。 无腹膜种植转移(大网膜、肠系膜未见明显结节)。无肝脏、肺部转移(胸部CT平扫未见占位)。 腹水:少量(盆腔内约100ml)。
【诊治过程】
初步诊断
腹腔占位性病变
诊断依据
进行性腹部膨隆(1个月内快速增大),伴腹胀、食欲下降、呼吸困难(肿物压迫膈肌),符合巨大腹腔占位表现。 体征:全腹膨隆如足月妊娠,触诊触及巨大肿物(边界不清、质地韧),肠鸣音减弱(肿物压迫肠道),无压痛及反跳痛(暂不支持急性炎症)。 肿瘤标志物轻度升高(CA125 ),但无特异性(需结合病理)。 影像学(CT):腹腔巨大肿物(25cm*20cm*15cm),密度不均匀伴坏死,推挤周围器官但无直接侵犯,无远处转移。
鉴别诊断
良性肿瘤(如巨大卵巢囊肿、腹腔囊肿):通常边界清晰,CT值较低(接近水密度,<20HU),增强无强化或轻微边缘强化;本例肿物密度不均匀(20-45HU)、增强有实性成分强化,且体积过大(压迫多器官),良性可能性低。 恶性肿瘤(如肉瘤、转移瘤):多表现为密度不均匀(坏死/囊变)、增强不均匀强化,常伴CA125等肿瘤标志物升高;本例影像及标志物符合,但需病理确诊。 其他(如结核性腹膜炎包裹性积液、淋巴瘤):结核性腹膜炎常有低热、盗汗,腹水多为渗出液(ADA升高);淋巴瘤常伴全身淋巴结肿大(本例浅表及腹膜后淋巴结未肿大),CT表现多为多发结节融合;本例均不支持。
诊治经过
1.术前准备与评估 多学科讨论(MDT):普外科、肿瘤科、影像科、病理科联合评估,结论:患者腹腔巨大肿物(性质不明,间叶源性肿瘤可能性大),压迫周围器官导致腹胀、呼吸困难,需手术探查+肿物切除(明确诊断+解除压迫);术前需纠正贫血(输注红细胞)、改善营养(补充白蛋白),评估手术风险(重点:肿物与重要血管/器官的关系、能否完整切除)。
术前检查补充: CT血管重建(CTA):明确肿物与腹主动脉、下腔静脉、肠系膜上动脉的关系(结果显示肿物推挤上述血管但未包绕,血供主要来自腹主动脉分支)。 肠镜:排除肠道来源肿瘤(结果:结肠黏膜正常,无占位)。 妇科超声:双附件区未见明显肿物(排除巨大卵巢肿瘤可能)。
2. 手术治疗(剖腹探查+肿物切除术) 手术指征:腹腔巨大肿物(压迫症状明显+性质不明),需手术明确诊断并解除压迫;MDT评估肿物与重要血管无直接侵犯,有完整切除可能。 手术方式:经腹探查+腹腔巨大肿物切除术(入院后第4天): 麻醉:全身麻醉。 体位:仰卧位(头高脚低,减轻呼吸困难)。
手术步骤: 切口:取腹部正中大切口(上至剑突,下至耻骨联合),逐层进腹。 探查:术中见腹腔内一巨大肿物(充满整个腹腔),表面光滑(部分区域粘连于大网膜),质地韧,边界尚清(与肝脏、脾脏、肠管无直接浸润),肿物基底部附着于后腹膜(腹主动脉前方),血供丰富(分离时可见血管出血);胃、小肠、结肠被推挤至左侧腹腔及盆腔,肠管无缺血坏死。 分离与切除:小心分离肿物与周围组织的粘连(避免损伤肠管及血管),结扎切断肿物滋养血管(主要来自腹主动脉分支),完整切除肿物(大小约25cm*20cm*15cm,重约8kg)。
术中冰冻病理:提示1.梭形细胞肿瘤,倾向间叶源性,待石蜡及免疫组化明确良恶性 。 关腹:冲洗腹腔(生理盐水2000ml),放置腹腔引流管1根(右下腹),逐层缝合切口。 术中要点:避免损伤重要血管(腹主动脉、下腔静脉)、肠管及输尿管;完整切除肿物(减少复发风险);控制出血(术中出血约800ml,输注红细胞2U)。
3. 术后管理 重症监护(ICU)过渡:术后第1天转入ICU,监测生命体征(血压、心率、氧饱和度),维持循环稳定。 伤口护理:腹部切口每日换药(碘伏消毒,观察有无感染或裂开),腹腔引流管每日引流量约100-200ml(淡血性,术后3天逐渐减少至<50ml后拔除)。 抗感染:术后静脉抗生素(头孢唑林)*3天,后改为口服阿莫西林克拉维酸钾×5天。 营养支持:术后早期禁食,通过静脉补充营养(葡萄糖+氨基酸+脂肪乳+白蛋白),待肠功能恢复后(术后4天)逐步过渡至流质饮食(米汤、稀粥、软食)。 活动管理:术后早期床上翻身(预防深静脉血栓),5天后逐步下床活动。 病理随访:等待最终病理及免疫组化结果指导后续治疗。
诊断结果
腹腔孤立性纤维性肿瘤
【分析总结】
腹腔巨大肿物的常见病因:包括良性肿瘤(如巨大卵巢囊肿、腹腔囊肿)、恶性肿瘤(如肉瘤、转移瘤)、非肿瘤性疾病(如结核性腹膜炎包裹性积液、淋巴管瘤)。本例为腹腔孤立性纤维性肿瘤(SFT),属于间叶源性肿瘤(起源于间皮下纤维母细胞或树突状间充质细胞),好发于胸膜(约80%),但腹腔SFT较少见(约占10%-20%),多表现为缓慢生长的无痛性肿块,少数可快速增大并压迫周围器官。 SFT的病理特点:由梭形细胞束状排列构成,间质含胶原纤维及黏液样基质,免疫组化以Vimentin、CD34(经典标记,但本例阴性)、Bcl-2、STAT6(特异性高)阳性为特征;本例Vimentin阳性,CD34阴性,但结合形态学及Ki-67增殖指数(15%,中等活性),符合交界性/低度恶性潜能SFT。 临床表现特点: 进行性腹部膨隆(因肿物缓慢或快速增大)。 压迫症状(腹胀、食欲下降、呼吸困难本例肿物压迫膈肌及胃肠道)。 体征:全腹膨隆、触诊巨大肿物(边界不清)、肠鸣音减弱(肠道受压)。 影像学:CT显示巨大肿物(密度不均匀,增强不均匀强化),推挤周围器官但无直接侵犯。
本例诊断难点在于:① 肿物来源不明(腹腔多器官受压但无直接侵犯,需排除转移瘤及原发肿瘤);② 影像学非特异性(巨大肿物伴坏死,难以区分良恶性);③ 术中快速病理的局限性(冰冻提示间叶源性,需石蜡及免疫组化确诊)。
诊断流程应为:① 详细询问病史(无恶性肿瘤相关症状,如体重骤降、发热)+ 体格检查(全腹膨隆+触诊肿物);② 影像学(CT明确肿物范围及与周围器官的关系);③ 实验室检查(肿瘤标志物轻度升高,腹水检查排除感染/恶性积液);④ 手术探查+病理确诊(金标准)。
本例采用手术完整切除+病理指导后续管理的策略: 手术核心:因肿物压迫症状显著且有完整切除可能(与重要血管无直接侵犯),手术是唯一根治手段(解除压迫+明确诊断);术中精细操作(避免损伤血管/肠管)+ 完整切除(减少复发风险)。 创新点:CTA评估肿物与血管的关系(指导手术安全性);术中冰冻病理快速判断方向(间叶源性),石蜡及免疫组化最终确诊(SFT);MDT协作(普外科、肿瘤科、影像科共同制定方案)。
术后管理:密切观察引流液(警惕出血/肠瘘),营养支持促进恢复,长期随访(SFT有复发可能,尤其是低度恶性潜能类型)。 预后与长期管理 短期预后:术后患者呼吸困难缓解,腹胀减轻,肠功能逐渐恢复(术后7天进食半流质)。
长期预后:腹腔SFT的预后取决于病理分级(本例为交界性/低度恶性潜能,Ki-67 15%),完整切除后5年生存率>90%,但约10%-20%可能局部复发(需定期复查);远处转移罕见(肺、骨)。 生活质量:无器官切除(如肠道、脾脏),术后恢复良好(可恢复正常饮食及活动)。
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来 源和作者,如果您认为我们的转载侵犯了您的