直肠间质瘤合并消化道大出血患者诊疗
【基本信息】男、52、务农
【发病原因】突发呕血,呕吐物为鲜红色血液约400ml,随后解柏油样黑便
【临床诊断】直肠间质瘤合并消化道大出血
【治疗方案】行腹腔镜下直肠间质瘤切除术
【治疗结果】贫血纠正,无再出血,肿瘤标志物正常
【病案重点】胃肠道间质瘤
【病案介绍】
主诉
突发呕血伴黑便6小时
现病史
患者于凌晨2点无明显诱因突发呕血,呕吐物为鲜红色血液约400ml,随后解柏油样黑便3次,总量约600ml,伴头晕、心悸、乏力,无腹痛、腹胀等不适。发病后出现一过性意识模糊,无发热、黄疸等不适。起病后,未与特殊处理。今为求诊治,遂来我院就诊,门诊以消化道出血收治我科。本次起病以来,精神食欲睡眠尚可,小便通畅,近期体重无明显减轻。
既往史
一般健康状况:良好。疾病史:无。传染病史:无。预防接种史:不详。外伤史:无;手术史:无。输血史:无。药物过敏史:无;食物过敏史:无;长期用药史:无。
个人史
生于原籍,无外地久居史;无疫区居留史,无疫水疫区接触史,吸烟史:无,饮酒史:无;从事职业为农民,无重大精神创伤史,无冶游史。
查体
T: 36.2℃,P: 106次/分,R: 20次/分,BP: 90/50mmHg。
发育正常,营养良好,神志清醒,精神正常,自主体位,急性面容,表情痛苦,查体合作。皮肤:色泽正常,弹性正常,温度正常,无皮疹,无出血,无蜘蛛痣,无水肿,毛发分布正常,无疤痕,无溃疡。淋巴结未触及肿大。头颅形状:正常,眼无巩膜黄染,双侧瞳孔等圆、等大,对光反射存在。耳鼻正常,口唇无发绀,扁桃体无肿大、无化脓。颈软,气管居中,甲状腺无肿大,无颈静脉怒张。胸廓对称,双侧呼吸运动对称,语颤:正常,无胸膜摩擦感(右),无胸膜摩擦感(左)。叩诊:叩诊呈清音。听诊:呼吸音:清音,无 啰音,语音传导正常,无摩擦音。无心前区隆起,心尖搏动正常,心尖搏动位置:第5肋间隙左侧锁骨中线外0.5cm处。触诊:心尖搏动,无震颤,无心包摩擦感。叩诊心界不大,心率106次/分,律规整,各瓣膜听诊区未闻及病理性杂音。腹部详见专科情况。外生殖器、肛门无异常。脊柱正常、四肢(正常),四肢活动自如。神经系统:肱二头肌反射正常,肱三头肌反射存在,膝腱反射正常,跟腱反射正常,腹壁反射正常,克氏(Kernig征)征阴性,布氏(Brudzinski征)征阴性,巴氏(Babinski征)阴性。 专科情况:腹部平软,未见腹壁静脉曲张,无胃肠型及蠕动波,腹肌软,全腹无压痛及反跳痛,未触及腹部包块,肝、脾肋缘下未触及,莫菲氏征阴性,肝及肾区无叩击痛,腹部叩诊呈鼓音,腹部移动性浊音阴性,闭孔内肌试验(-),腰大肌试验(-),结肠充气试验(-)。肛门查体(截石位):肛门外观正常,指检未触及肿物,指套染血(暗红色),直肠黏膜光滑,未发现明显出血点。
辅助检查
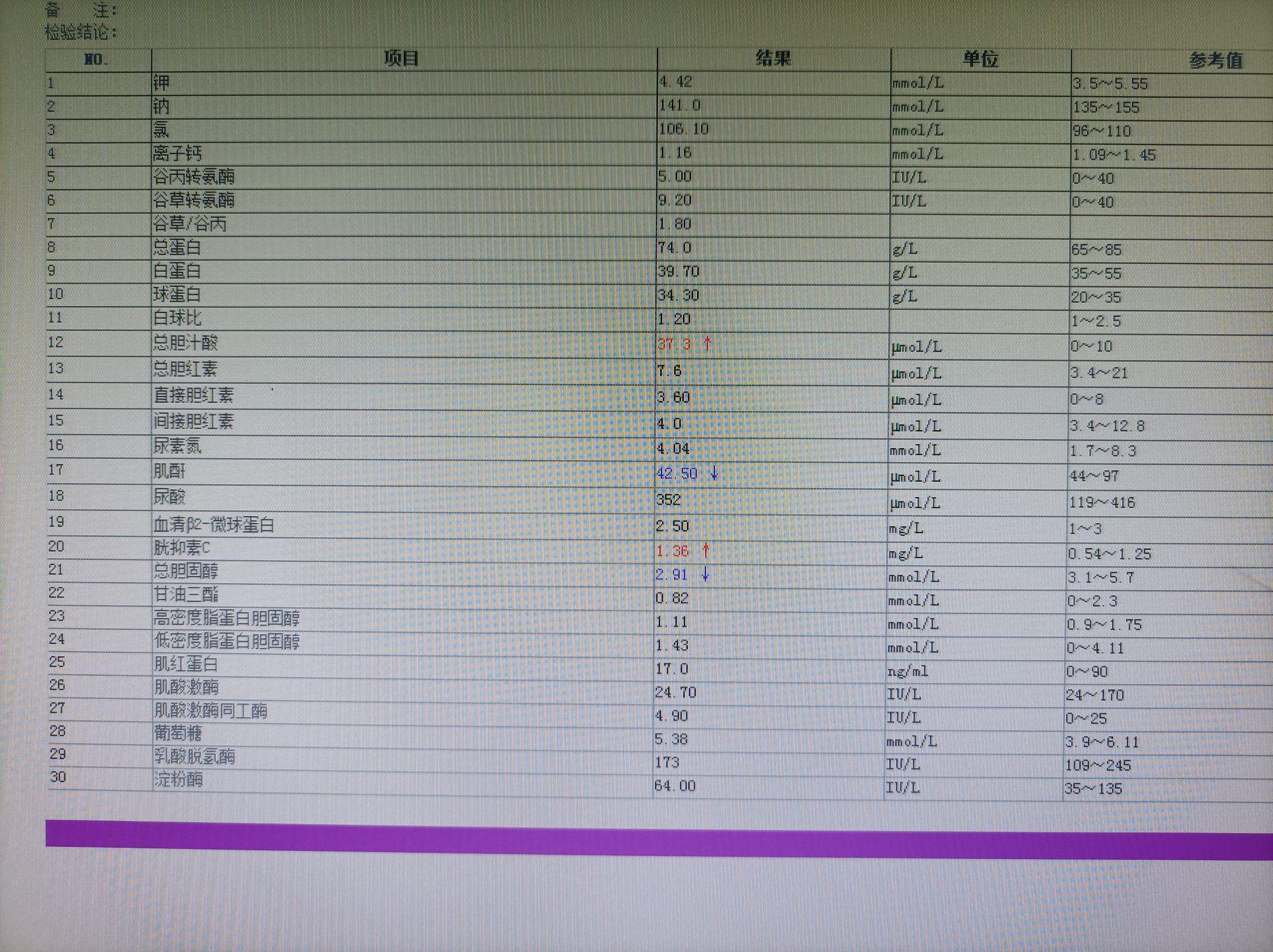
1. 实验室检查:血常规:HGB 62g/L(↓,重度贫血),WBC 8.5×10⁹/L(正常),凝血功能:PT 13s(正常),APTT 38s(正常);便常规:潜血试验强阳性。 2. 影像学检查:急诊胃镜:食管、胃及十二指肠未见出血病灶,结肠镜:直肠距肛缘8cm可见一黏膜下隆起(直径约3cm),表面可见溃疡形成,伴活动性出血。 3. 病理活检:肠镜活检:肿瘤细胞呈梭形,束状排列,免疫组化:CD117(+)、DOG-1(+)、Ki-67(15%)。
【诊治过程】
初步诊断
直肠间质瘤合并消化道大出血
诊断依据
1. 典型临床表现:突发大量呕血及黑便(符合上消化道出血表现,但胃镜未发现出血灶), 重度贫血及低血压(提示出血量大),结肠镜示直肠黏膜下肿物伴溃疡出血(明确出血部位)。 2. 影像学支持:CT示直肠肿物,结肠镜定位与影像学一致; 3. 病理确诊:免疫组化CD117及DOG-1阳性(间质瘤特异性标志物)。
鉴别诊断
1、直肠癌合并出血:病理无腺癌特征(如CK20阴性),免疫组化不支持(如CEA阴性)。 2、直肠血管畸形:肠镜可见黏膜下肿物,非单纯血管畸形表现。 3、溃疡性结肠炎:无黏液脓血便,结肠镜未见黏膜弥漫性炎症,病理不支持。
诊治经过
患者入院后,立即建立两条静脉通路,快速补液(晶体液+胶体液)扩容, 静脉推注奥曲肽(50μg)抑制胃肠道分泌, 输注红细胞悬液4U纠正贫血。禁食、胃肠减压。
急诊结肠镜下止血术(入院2小时内):肠镜再次进入直肠,发现肿物表面溃疡活动性出血, 使用氩离子凝固术(APC)对出血点进行烧灼止血, 同时局部注射肾上腺素(1:10000)减少出血。 术后出血停止,生命体征稳定。3天后,在全麻下行腹腔镜下直肠间质瘤切除术:腹腔镜游离直肠至肿瘤下缘5cm,于肿瘤近端切断肠管,直肠经肛门拖出,完整切除肿瘤(直径约3.5cm)及周围肠管,重建结肠-直肠吻合(双吻合器法),冲洗腹腔后放置引流管1根。
术后禁食3天后流质饮食,预防性抗生素(头孢呋辛钠)静滴×72小时。伊马替尼400mg/日口服(术后第5天开始,持续3年),肛门护理(每日坐浴2次)。术后1个月复查,贫血纠正,无再出血,肿瘤标志物正常。
诊断结果
直肠间质瘤合并消化道大出血
【分析总结】
胃肠道间质瘤(GIST)是起源于胃肠道壁Cajal间质细胞的间叶源性肿瘤,占消化道肿瘤的1%-3%。直肠GIST约占所有GIST的5%-10%,好发于40-60岁成人。其恶性潜能与肿瘤大小、核分裂象计数密切相关:本例肿瘤直径>2cm且核分裂象<5个/50HPF,属于低危组。GIST出血机制主要为肿瘤表面溃疡形成(占出血原因的60%-70%),其次为肿瘤侵犯血管(约30%)。
本例患者因肿瘤表面溃疡累及黏膜下血管导致大出血,符合典型临床表现。 本例诊断难点在于:①出血部位定位困难(呕血易误诊为上消化道出血);②直肠GIST与直肠癌、神经内分泌肿瘤的鉴别。
诊断流程应为:①急诊胃镜排除上消化道出血;②结肠镜明确出血部位及肿物特征;③影像学(CT)评估肿瘤范围;④病理免疫组化确诊(CD117、DOG-1阳性)。需注意:约5%-10%的GIST免疫组化CD117阴性,此时需检测DOG-1及SDHB表达辅助诊断。 本例采用"内镜止血+手术切除+靶向治疗"综合方案:
1. 内镜止血:APC联合局部注射肾上腺素可快速控制出血(成功率约80%-90%),为手术争取时间。
2. 手术切除:腹腔镜手术优势在于创伤小、恢复快,且能保证足够切缘(≥2cm);低危组GIST无需常规淋巴结清扫(转移率<5%)。
3. 靶向治疗:伊马替尼(400mg/日)可显著降低复发风险(术后5年无复发生存率从50%提升至80%-90%)。 直肠GIST的5年生存率约70%-90%(低危组可达90%以上)。
本例患者需长期随访:①每3个月复查腹部CT(前2年);②肠镜检查(每年1次);③肿瘤标志物(如CD117相关指标)动态监测。需警惕复发表现:便血、腹痛、腹部包块。
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来 源和作者,如果您认为我们的转载侵犯了您的