蛛网膜下腔出血并穿入脑室的原因和应采取的措施
【基本信息】男、48岁、
【发病原因】病因不明
【临床诊断】1.蛛网膜下腔出血并破入脑室 右侧前交通动脉瘤栓塞术后; 2.高血压病(3级,很高危)。
【治疗方案】采用弹簧圈栓塞右交通动脉瘤等对症治疗
【治疗结果】病情平稳
【病案重点】蛛网膜下腔出血并破入脑室 右侧前交通动脉瘤栓塞
【病案介绍】
主诉
突发头痛伴恶心3小时。
现病史
3个小时之前,没有任何症状,突然出现剧烈的头疼、头疼、持续的胀痛、恶心、呕吐、肢体运动、意识障碍、四肢抽搐、大便失禁、发烧等症状。120急匆匆的120到医院, CT显示蛛网膜下出血,已经进入了脑室。
既往史
“高血压病”病史1年,平素自测血压150/80mmHg,未服药控制。
查体
T: 36.8℃,P: 78次/分,R: 20次/分,BP: 210/116mmHg。
中年男性,神志清,精神差。言语清晰流利,平卧位,查体合作。心肺腹查体(-)。HUNT-HESS分级II级。颅神经阴性。四肢肌力5级,肌张力正常。双侧巴氏征阴性。颈强直,颏胸距3横指,Kernig征、Brudzinski征阴性。
辅助检查
颅脑CT示蛛网膜下腔出血并破入脑室。
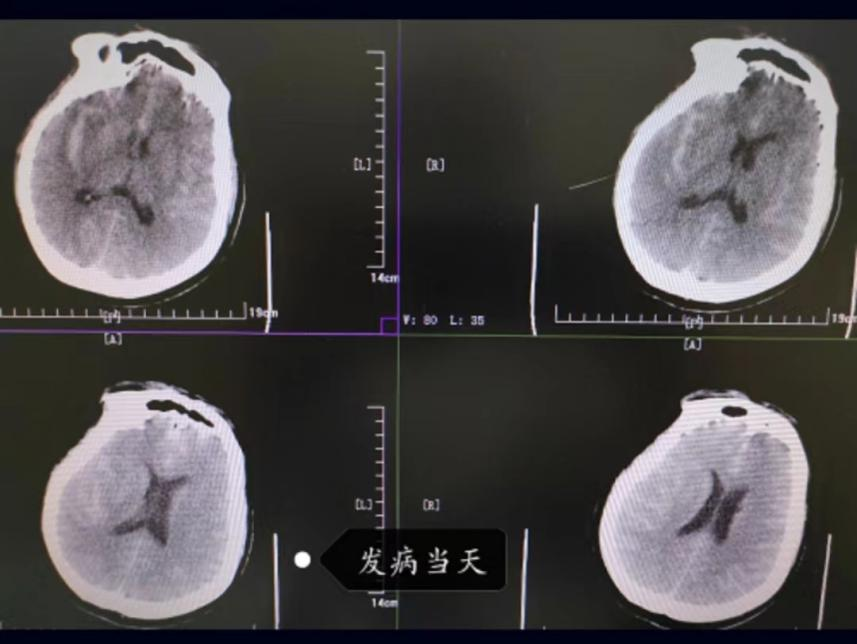
【诊治过程】
初步诊断
1.蛛网膜下腔出血并破入脑室 颅内动脉瘤? 2.高血压病(3级,很高危)。
诊断依据
1.有“高血压病”病史的中年人。
2.3个小时内突然出现恶心的头疼。
3. Bp:210/116毫米汞柱。中年人,神智清醒,精神状态不佳。语言流畅,平躺,配合检查。HUNT-HESS等级 II。脑部神经呈阴性。肢体力量等级为5,肌肉张力为正常。无双侧巴氏征。颈部僵硬,颏胸距3横指, Kernig征、 Brudzinski征均为阴性。
4.其他检查:脑部 CT显示有蛛网膜下腔出血并穿入脑室。
鉴别诊断
脑梗死:在睡眠期较多,以头晕、不适为主,一侧肢体活动不灵活,病情进展较慢,24-72小时为最高。病情严重时会发生昏迷。神经方面的检查可能会出现积极的症状。早期的 CT扫描为阴性,24小时以上的 CT可发现梗塞。MRI能在较早的时候检测到脑缺血。
诊治经过
住院后立即进行如下处理:1.绝对卧床,告知病情,呼吸氧气,多功能监护;2.硝苯地平控释片/拜新通30 mg/d,严格监控患者的血压;3.60 mg的尼莫地平能减轻血管痉挛;4.脑保护药物和营养支持疗法;5.加强护理,保证大便畅通。病人被确诊为蛛网膜下腔出血,立即进行头部 CTA检查,发现左侧颅内动脉血管瘤,肿瘤直径为0.7厘米×0.3厘米,瘤颈0.25 cm。为了防止再次发生动脉瘤破裂,威胁到患者的生命安全,急诊手术采用开颅夹闭或介入栓塞治疗。病人和家属不同意进行开颅夹闭手术,影像学检查显示,在A2开始段和前交通动脉的交界处,有一个囊袋状隆起,直径约6.9 mmx3.3 mm,瘤颈宽度2.7 mm,瘤顶向内下方,是动脉瘤的早期诊断。采用弹簧圈栓塞右交通动脉瘤。术后经多次局部麻醉,经腰椎穿刺取出出血性脑脊液。病人的血压得到稳定的控制,头疼有了显著的好转,一天3-5次间断的恶心呕吐,呕吐的是胃内的东西,少量的,第二排的顺畅,四肢的力量,晚上的睡眠也是很好的。住院18天,头颅 CT检查结果显示:1。2.脑梗塞、脑软化灶、脑缺血、脑水肿。病人的临床表现为轻度头痛,偶尔有呕吐,进食正常,检查无脑膜刺激征,病情好转。在发生50天后,对头颅 CT进行了一次检查,结果与前一次无明显差别。病人的动作稍慢,可以进行一些常规的身体活动。
诊断结果
1.蛛网膜下腔出血并破入脑室 右侧前交通动脉瘤栓塞术后; 2.高血压病(3级,很高危)。
【分析总结】
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来 源和作者,如果您认为我们的转载侵犯了您的