溯本寻源---激素性青光眼
【基本信息】男、36岁、务农
【发病原因】病因不明
【临床诊断】双眼激素性青光眼
【治疗方案】予以20%甘露醇100ml bid 静脉滴注及四联降眼压药物(布林佐胺滴眼液 双眼 3次/日、盐酸卡替洛尔滴眼液 双眼 2次/日、酒石酸溴莫尼定滴眼液 双眼 3次/日、他氟前列腺素滴眼液 双眼 睡前1次)等对症治疗
【治疗结果】病情好转
【病案重点】双眼激素性青光眼
【病案介绍】
主诉
双眼眼痛伴视物模糊1月
现病史
1月前无明显诱因下出现眼痛,并出现视物模糊不适,无畏光、流泪、虹视及异常分泌的增多,无头昏、头痛及其它不适,随病程进展,上述眼痛及视物模糊症状无明显缓解,为了进一步诊断及治疗,于今日来我科就诊,门诊检查后以“双眼开角型青光眼”收住院治疗。 病程中,患者精神、饮食、睡眠较好,大、小便正常,体力、体重未见明显改变。
既往史
否认全身病史,否认青光眼家族史,经追问病史,患者因眼部不适滴含用激素类眼液1月
查体
T: 36.5℃,P: 90次/分,R: 17次/分,BP: 130/80mmHg。
生命体征稳定,心肺复未见异常;
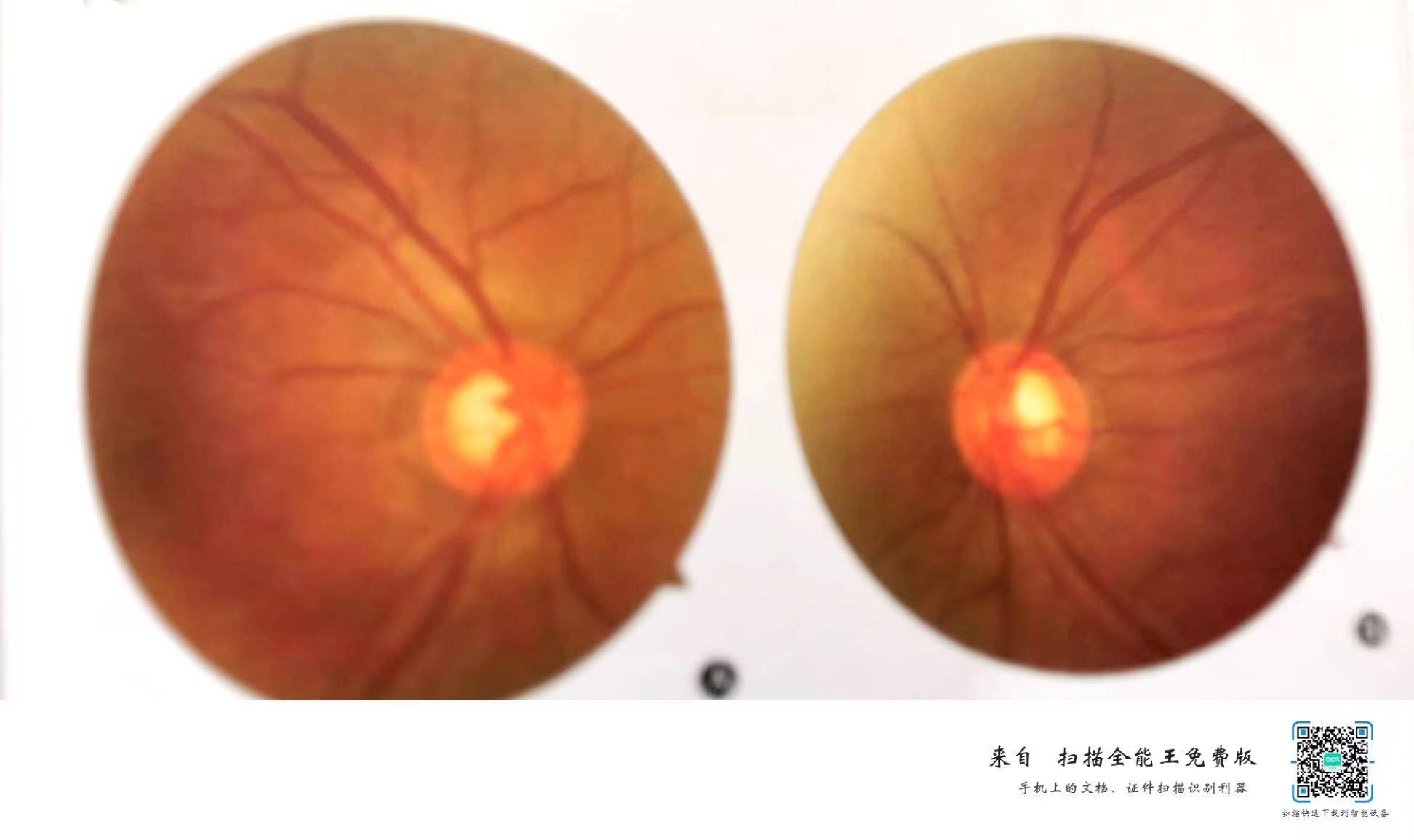
专科检查:vod :0.5-矫正-0.8;vos:0.4-矫正-0.8; NCT:OD 45mmhg;OS:48mmhg;双眼结膜无充血,角膜轻度水肿,kp(-),前房深浅可,房水清,瞳孔圆,直径约3mm,晶状体透明,玻璃体絮 状混浊,小瞳下眼底见,右眼视盘边界清,C/D0.7,上下方盘沿变窄,神盘见少量出血,黄斑中心凹反光可见,后极部视网膜平伏; 左眼视盘边界清,C/D0.7,黄斑中心凹反光可见,后极部视网膜平伏
辅助检查
大、小便常规、血常规、肝、肾功能、血糖、电解质、凝血功能、输血前五项、心电图、胸片均未风明显异常;
眼科检查:
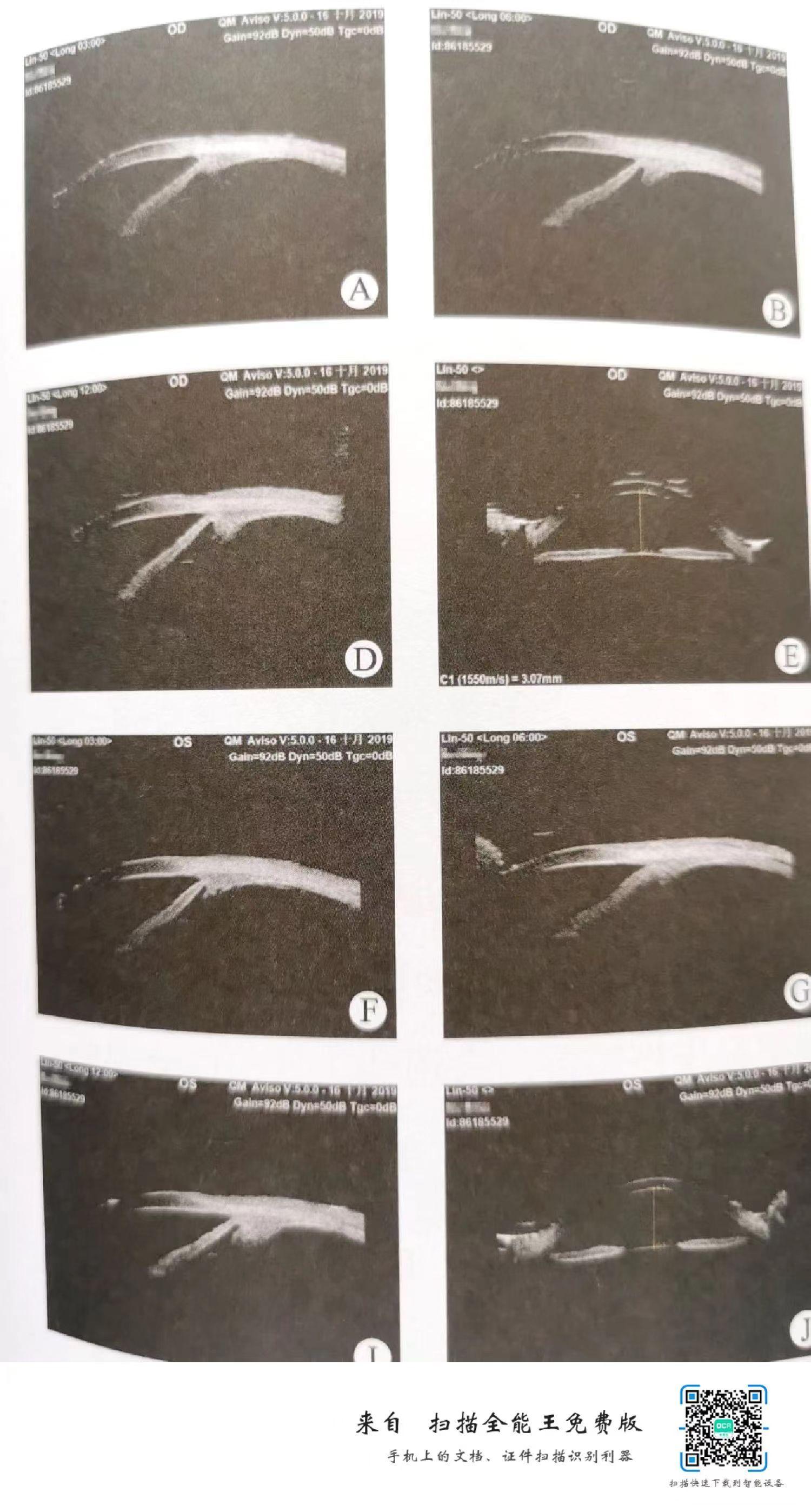
1.角膜厚度:OD 546um; OS 544um;
2.双眼视盘OCT:双眼RNFL均正常;
3.双眼UBM均正常;房角开放;
4.头颅MRI正常;
5.视野:OD VFI 73%;MD-12.49dB; OS VFI 65% MD:-15.96dB;
6.房角镜:OU:W(开全)
【诊治过程】
初步诊断
双眼开角型青光眼(激素性可能性较大)
诊断依据
1.患者有长期滴反复用激素类眼液;
2.因“双眼眼痛伴视物模糊1月”入院;
3.双眼眼压增高,出现视野及视盘相关眼底改变;
4.双眼房角开放;
鉴别诊断
1.原发性闭角型青光眼; 结合房角结构可排除;
2.外性性(房角后退); 结合房角镜检查可排除;
3.炎症(葡萄膜炎):角膜、前房、房角及玻璃体,未见特征性KP及前房细胞及房角改变及玻璃体炎症细胞,暂不考虑。
诊治经过
入院后完善相关辅检,并予以20%甘露醇100ml bid 静脉滴注及四联降眼压药物(布林佐胺滴眼液 双眼 3次/日、盐酸卡替洛尔滴眼液 双眼 2次/日、酒石酸溴莫尼定滴眼液 双眼 3次/日、他氟前列腺素滴眼液 双眼 睡前1次)治疗,余无特殊治疗(主要局部滴用眼药治疗),用药物后眼压:OD 26mmHg. ; OS 28mmHg; 后患者规律用降眼压药点双眼,同时完善48小时眼压监测;右眼波动在:18-25mmhg;左眼波动在:20-30mmhg;经保守药物治疗,眼压仍无法控制,经追问既往有用激素药物史,暂不考虑原发性开角型青光眼,最终考虑双眼激素性青光眼,结合临床指南及相关文献资料,双眼激光小梁成形术(SLT),对这类青光眼效果明显,遂为患者选择行双眼激光小梁成形术(SLT),术后双眼眼压控制可(右眼波动在:12-17mmhg;左眼波动在:15-18mmhg),未用降眼压药物情况下,目前随访术后1年,眼压控制可,无视野及相关视功能损伤。
诊断结果
双眼激素性青光眼
【分析总结】
此疾病告诉我们病史的重要性,入院后嘱患者停用激素类眼液,使用降眼压药物治疗,并行SLT治疗,如对药物及激光治疗无效者,可进一步先择手术治疗; 同时经过这个病例,我们需要注意的是:
1.眼压特别高;
2.视神经和视野损害并不严重 ;
3.存在激素长期使用史,因此诊断激素性青光眼。激素性青光眼诊断,往往需要明确激素药物使用史,需要一定时间长度,往往同时合并激素性白内障(很强的支寺持依据),另外一点就是停用激素用药后,眼压可下降,当然如果病程较久的激素性青光眼,停用激素后,眼压也不一定下降,但是POAG基本上不会存在眼压自行下降的可能,因此停药后眼压下降也可以作为激素性青光眼性与开角性青光眼的一鉴别点,既往文献报道SLT治疗对于激素性青光眼非常有效,该患者的治疗情况也确实验证了这一点。我们在临床诊治中也发现动动(跑步及有民有氧运动)可能有助于激素性青光眼停用激素药物后眼压下降,但这仍需要进一步的验证。
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来 源和作者,如果您认为我们的转载侵犯了您的