更年期妇女月经紊乱千万别大意 可能是“癌症”找上你!
【基本信息】女、52岁、一般职员
【发病原因】病因不明
【临床诊断】1.子宫内膜样腺癌Ⅰ期 2.子宫多发性平滑肌瘤 3.高血压病 4.糖尿病
【治疗方案】行经腹筋膜外全子宫切除术、双附件切除术及盆腔淋巴结取样术,术后予以头孢西丁联合奥硝唑静脉输液、补液等对症治疗
【治疗结果】病情好转
【病案重点】1.子宫内膜样腺癌Ⅰ期 2.子宫多发性平滑肌
【病案介绍】
主诉
反复阴道不规则流血6+年
现病史
患者系围绝经期女性,既往月经规律,周期28天,经期5-6天,经量中等,无痛经史。6年前,患者无明显诱因出现反复性、间断性、非月经期异常阴道流血,每年出现3-4次,每次持续10-12天左右,量约平素月经量的1/3,偶伴少量血凝块,呈暗红色,自诉口服云南白药胶囊等止血药物后症状仍反复出现,患者一直未引起重视及进一步检查。19天前患者再次出现阴道淋漓不尽流血,性质同前,伴阴道分泌增多,呈脓血性,有腥臭味,感腰部胀痛不适,余无特殊。患病以来精神饮食欠佳,睡眠可,自诉体重无明显改变。
既往史
既往患有高血压病12年,平素口服"络活喜"、"倍他洛克"及"氢氯噻嗪"降压;有糖尿病史1+年,自诉口服"二甲双胍"降糖;孕产史系G4P1+3,顺产一活男婴,人流3次。否认甲亢、青光眼、心脏疾患等病史,否认肝炎、肺结核、哮喘等传染病病史,无外伤、手术史,无输血史。否认药物、食物过敏史。预防疫苗接种史不详。其他系统回顾无重要病史。
查体
T: 36.5℃,P: 80次/分,R: 20次/分,BP: 142/94mmHg。
患者体态肥胖,体重指数31.9,入院查体生命体征平稳,精神略差,心肺未见异常,腹膨隆,软,无压痛、反跳痛及肌紧张,移动性浊音阴性。妇科检查:外阴已婚式,发育正常;阴道通畅,内有少量暗红色血性分泌物,有明显腥臭味;宫颈轻度糜烂,无触血,质中,可见少量暗红色血液至宫颈口流出,无举摆痛;子宫后位,增大约2+月孕大小,质中,无明显压痛,活动度欠佳,双附件区未扪及异常。
辅助检查
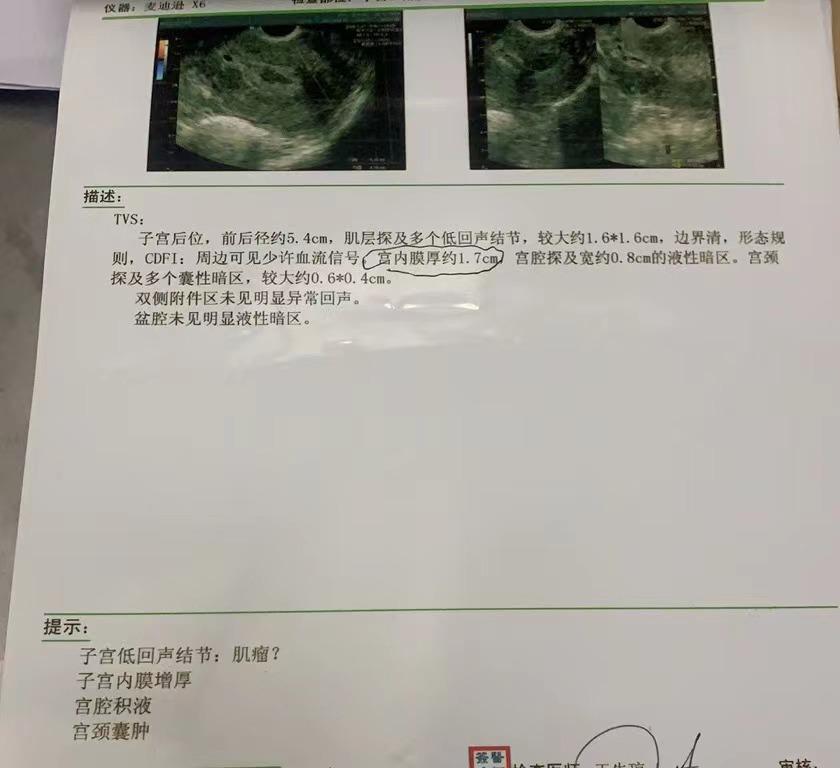
彩超检查提示"子宫前后径约5.4cm,肌层探及多个低回声结节,较大约1.6*1.6cm,宫内膜厚约1.7cm,宫腔探及宽约0.8cm的液性暗区,宫颈探及多个囊性暗区,考虑:子宫低回声结节:肌瘤?子宫内膜增厚,宫腔积液,宫颈囊肿

【诊治过程】
初步诊断
1.阴道流血待查:子宫内膜癌?2.高血压3.糖尿病
诊断依据
1.阴道流血待查:子宫内膜癌?患者为已婚围绝经期女性,肥胖体型,有高血压、糖尿病病史,出现反复阴道流血6+年,妇检子宫后位,增大约2+月孕大小,结合彩超提示宫内膜厚约1.7cm,异常增厚,故不排除,有待术后病检明确;
2.高血压病:患者既往高血压病诊断明确,现予以药物控制,故诊断。
3.糖尿病 :患者既往糖尿病诊断明确,现予以药物控制,故诊断。
鉴别诊断
子宫肉瘤:患者有异常阴道流血病史,妇科检查子宫增大,应考虑,但是否有短期子宫增大史不详,患者无消瘦史,彩超主要提示子宫内膜异常增厚,暂不支持,明确诊断需依据术中所见及病检而定。
诊治经过
与患者及家属沟通,因患者反复出现异常阴道流血,宫颈轻度糜烂但TCT未见肿瘤细胞,彩超提示子宫增大,子宫内膜明显异常增厚,排除宫颈疾病考虑系子宫内膜疾病引起的出血,故拟行分段诊刮术,手术可达到止血目的同时诊断疾病,但手术有一定的风险及意外,如:麻醉意外;宫颈损伤、子宫穿孔、术中、术后出血;术后可能出现子宫颈管粘连、宫腔粘连,术后阴道不规则流血等;病检若为恶性,需再次手术扩大手术范围等。患者及家属签字同意手术后行分段诊刮术,术中探测宫腔深约9cm,刮出鱼肉样组织约8g,术后病检结果提示"宫内"子宫内膜样腺癌,其中一块组织为子宫内膜息肉。为明确癌灶范围及与周边邻近组织的关系,完善MRI检查提示:1."子宫诊刮术后":增强扫描子宫内膜稍增厚、毛糙,局部略显凹凸不平,未见明显异常强化灶;2.子宫增大呈球状,子宫肌层结合带稍增厚且内见斑片状稍高信号影(出血?):子宫腺肌症可能;
3.增强扫描子宫肌层多发大小不等小结节影并强化:性质多系子宫多发肌瘤;
4.增强扫描子宫后壁边缘小囊状异常信号影并未见强化,于肌关系密切:子宫肌瘤小囊变可能性大,宫颈多发小囊肿;扫及左肾上腺相对较粗;胸部CT结果未见异常,根据病史及查体结合病检结果,目前临床诊断:
1.子宫内膜样腺癌Ⅰ期
2.子宫腺肌症合并多发性肌瘤?
3.高血压病
4.糖尿病。
再次与患者及家属沟通接下来治疗方式如下:
1.期待治疗:予以观察及定期复查阴道彩超、肿瘤标记物等,但癌灶始终存在,病情发展迅速,可能缩短患者寿命,影响生存质量;
2.保守治疗:予以化放疗或高孕激素治疗,适用于无法进行手术或有生育要求的妇女,可能有一定疗效,但复发率高,治疗效果不如手术明显;
3.手术治疗:患者目前分期为I期,可选择行筋膜外全子宫及双附件切除术,必要时行盆腔淋巴取样术。该手术范围较大,有一定风险及意外,包括麻醉意外;术中、术后大出血危及生命,必要时需输血;邻近脏器损伤,如输尿管、膀胱、肠管等若造成损伤,则需行修补术,并有行肠管造瘘可能。术中如见肿瘤组织侵犯邻近其他脏器,则行肿瘤减灭术,手术有可能无法彻底清除肿瘤组织,术后必要时需辅以化疗或其他药物治疗及放疗,仍有复发或转移可能,预后较差。淋巴清扫术后可能出现淋巴囊肿,必要时再次手术;术后可能有阴道残端感染,出血、影响性生活及盆底功能障碍等风险;术后可能出现伤口感染、肠粘连、肠梗阻发生;以及其他不可预测的风险,患者及家属知情后签字同意手术。术前予以口服甲硝唑片肠道准备、每日阴道擦洗、监测及控制血糖、血压,禁食水8小时及清洁灌肠后行经腹筋膜外全子宫切除术、双附件切除术及盆腔淋巴结取样术,术后予以头孢西丁联合奥硝唑静脉输液、补液等对症治疗。术后病检结果:带双附件全子宫切除标本,高分化子宫内膜样腺癌;肌层浸润:浸润肌层深度<1/2,间质淋巴细胞反应(-);左、右双卵巢:无癌浸润;左、右输卵管:无癌浸润,伴左输卵管系膜副中肾管囊肿;左、右宫旁组织:无癌浸润;宫颈无癌浸润;送检"左侧盆腔淋巴结""右侧盆腔淋巴结"无癌转移(共0/6),根据AJCC癌症分期手册,送检标本符合T1aNOMx,Ⅰ期。术后第5天患者一般情况可,未诉腹痛、腹胀、畏寒、发热等不适,大小便正常,阴道无流血、流液,精神食欲逐渐恢复。查体生命体征平稳,心肺未闻及异常,腹部切口甲级愈合,全腹软,无压痛及反跳痛,阴道残端未见异常。监测血糖、血压平稳,复查血常规及彩超未见明显异常,予以出院。
诊断结果
1.子宫内膜样腺癌Ⅰ期 2.子宫多发性平滑肌瘤 3.高血压病 4.糖尿病。
出院后予以门诊随访2年,患者无特殊不适,各种检查指标无异常。
【分析总结】
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来 源和作者,如果您认为我们的转载侵犯了您的