脑室腹腔引流术后合并肠梗阻、2型糖尿病治疗
【基本信息】男、47岁、农民
【发病原因】病因不明
【临床诊断】粘连性肠梗阻+脑室腹腔引流术后+慢性胆囊炎+2型糖尿病+左肾囊肿+盆腔少量积液
【治疗方案】行剖腹探查术
【治疗结果】病情好转
【病案重点】脑室腹腔引流术后合并肠梗阻
【病案介绍】
主诉
腹胀、腹痛、恶心,停止排气排便1天
现病史
患者诉缘于1天前无明确诱因感腹部阵发性钝痛,以下腹为著,不能自行缓解,伴腹胀、恶心,无呕吐,并出现排气排便停止,无发冷、发热,无心悸、胸闷、气短,无咳嗽咳痰,无尿频、尿痛及肉眼血尿,发病后曾于当地医院诊断为“肠梗阻”,予开塞露120ml肛注未缓解,为求诊治而来我院,门诊以“肠梗阻”收入院。
既往史
既往“脑室腹腔引流术后20年,2型糖尿病病史2年,慢性胆囊炎病史1年”,长期口服药物治疗,无外伤史及药物过敏史,否认“肝炎”、“结核”等传染病接触史。
查体
T: 36.6℃,P: 68次/分,R: 20次/分,BP: 130/80mmHg。
T:36.6℃,P:68次/分,R:20次/分,BP:130/80mmHg。发育正常,营养中等,神志清楚,表情痛苦,步入病房,查体合作。全身皮肤粘膜无苍白、黄染,皮肤弹性正常,未见肝掌、蜘蛛痣。全身浅表淋巴结未触及肿大。头颅外形正常。结膜无充血,巩膜无黄染,角膜无混浊,双侧瞳孔等大等圆,直径约3mm,眼球运动正常,光反射灵敏。耳廓外形正常,外耳道无异常分泌物,乳突无压痛,双侧听力粗测正常。鼻无畸形,鼻腔粘膜无充血、水肿,鼻中隔无偏曲,鼻翼无扇动,各副鼻窦无压痛。口唇红润,颊粘膜无溃疡、白斑,伸舌居中。咽后壁无红肿,悬雍垂居中,扁桃体无肿大,喉发音清晰。颈软,未见颈静脉怒张,颈动脉无异常搏动及杂音。气管居中,甲状腺无肿大。自右侧颈部皮下可触及一条索状物直至右侧腹壁入腹腔。胸廓对称,无畸形。胸壁无静脉曲张,未及皮下气肿。胸式呼吸,呼吸运动双侧对称,肋间隙无增宽或变窄。语颤无异常,无捻发感及胸膜摩擦感。两肺叩诊清音。双肺呼吸音清,未闻及干湿性罗音,未闻及胸膜摩擦音。心前区无隆起,心尖搏动位于第五肋间左锁骨中线内侧1.5cm。无震颤及心包摩擦感。心浊音界无扩大。心率 68次/分,律齐,各瓣膜区未闻及病理性杂音,未闻及心包摩擦音。无奇脉及大动脉枪击音。无水冲脉,毛细血管搏动征(-)。腹部见外科情况。肛门、外生殖器未见异常。脊柱四肢无畸形,四肢关节活动正常。生理反射正常存在,病理反射未引出。外科情况:腹略膨隆,腹式呼吸减弱,腹壁静脉无曲张,未见肠型及逆蠕动波,肝脾肋缘下未及,肝区,双肾区无叩击痛,全腹压痛,无反跳痛、肌紧张,以下腹为重,叩呈鼓音,移动性浊音阴性,肠鸣音6-7次/分,可闻及气过水声及金属音。
辅助检查
化验回报示:血葡萄糖8.03mmol/L。腹部CT示:肝脏大小、形态正常,实质内未见异常密度影,肝内、外胆管未见扩张,胆囊大小正常,壁略厚,腔内未见明确阳性结石。脾脏、胰腺形态、大小及密度未见异常。右侧腹壁及腹腔内可见引流管影。肠腔内可见多发液气平面,盆腔小肠结构紊乱。左肾可见类圆形低密度影,盆腔内可见条带状液体密度影。印象诊断:胆囊壁略厚,右侧腹壁及腹腔内引流管,肠梗阻,左肾囊肿,盆腔少量积液。
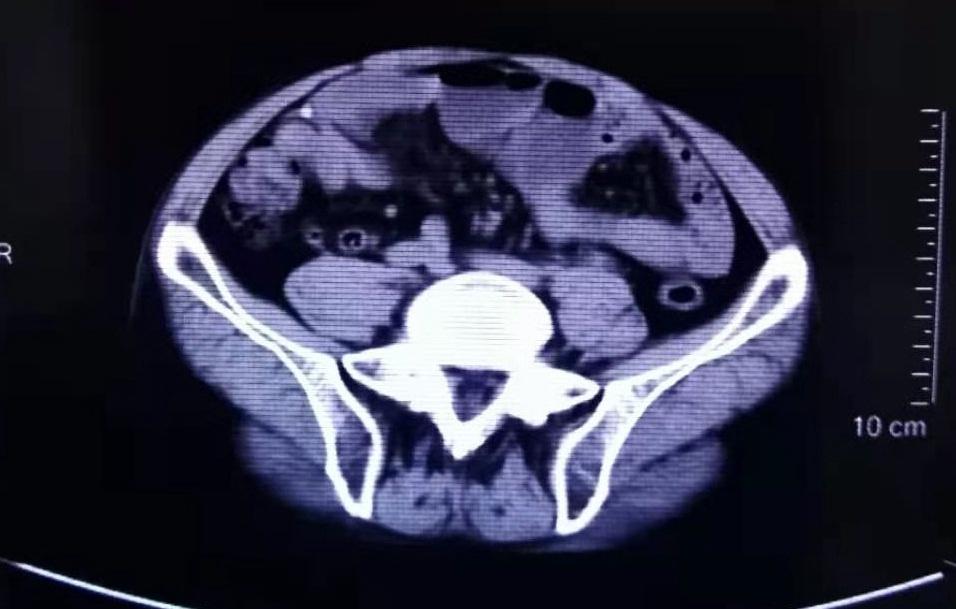
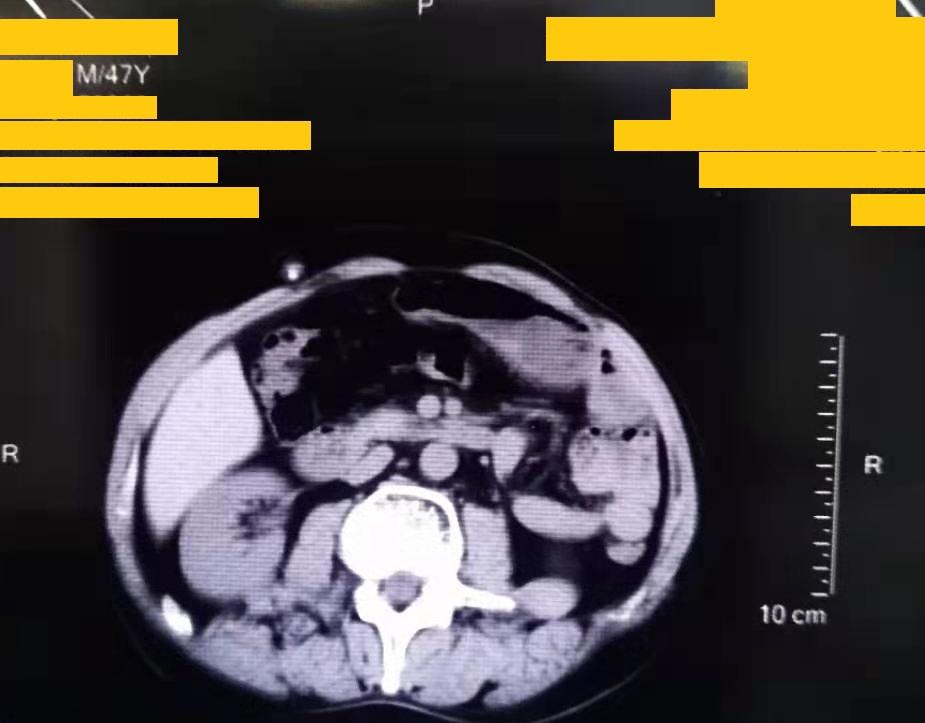
【诊治过程】
初步诊断
单纯性肠梗阻,脑室腹腔引流术后,慢性胆囊炎,2型糖尿病,左肾囊肿,盆腔少量积液。
诊断依据
1.中年男性,急性病程;
2. 患者1天前感腹部阵发性钝痛,以下腹为著,伴腹胀、恶心,无呕吐,并出现排气排便停止;
3.查体:自右侧颈部皮下可触及一条索状无直至右侧腹壁入腹腔。腹略膨隆,腹式呼吸减弱,全腹压痛,无反跳痛、肌紧张,以下腹为重,肠鸣音6-7次/分,可闻及气过水声及金属音; 4.化验回报示:血葡萄糖8.03mmol/L。CT示:胆囊壁略厚,右侧腹壁及腹腔内引流管,肠梗阻,左肾囊肿,盆腔少量积液。
鉴别诊断
1.绞窄性肠梗阻:主要表现为持续性腹痛阵发性加剧,恶心、呕吐血性及咖啡样物,排血性便,腹部可见孤立而涨大的肠袢。本例患者1天前感腹部阵发性钝痛,以下腹为著,伴腹胀、恶心,无呕吐,并出现排气排便停止;查体腹略膨隆,腹式呼吸减弱,全腹压痛,无反跳痛、肌紧张,以下腹为重,肠鸣音6-7次/分,可闻及气过水声及金属音;可以鉴别。
2.上消化道穿孔:患者多有胃十二指肠溃疡病史,突发腹部刀割样剧痛,查体全腹压痛,反跳痛、肌紧张,立位腹平片见膈下游离气体即可明确诊断。本例患者1天前感腹部阵发性钝痛,以下腹为著,伴腹胀、恶心,无呕吐,并出现排气排便停止;查体腹略膨隆,腹式呼吸减弱,全腹压痛,无反跳痛、肌紧张,以下腹为重,肠鸣音6-7次/分,可闻及气过水声及金属音;可以鉴别。
诊治经过
患者入院后完善各项检查,予持续胃肠减压,温肥皂水800毫升灌肠,维持水电解质及酸碱平衡,病情未缓解,保守治疗72小时无效,腹痛进行性加重,行剖腹探查术。术中见距回盲部1.5米处小肠粘连成团,近端肠管高度扩张,无法分离粘连,行肠切除肠吻合术。观察肠系膜血供,于拟切除肠段“V”形切开肠系膜,结扎切断血管,残端双重结扎,分离拟切除线外1cm系膜。观察肠管血运良好,于拟切除肠管两端外侧2cm处斜行置两把肠钳,内侧端置有齿血管钳,切除小肠约80厘米。吸引器吸出扩张肠管内容物,残端消毒,行端端吻合。于系膜缘和对系膜缘浆肌层各缝一针牵引线,吻合口后壁全层间断内翻缝合,前壁间断内翻缝合,松去肠钳,浆肌层包埋,吻合口可通过拇指末节。关闭肠系膜,观察肠管血运良好,关腹。术后预防大肠杆菌感染,予注射用阿莫西林克拉维酸钾1.2加入0.9%氯化钠注射液100毫升,静点日三次,同时维持水电解质及酸碱平衡,胰岛素控制血糖等治疗,7天痊愈出院。
诊断结果
单纯性肠梗阻,脑室腹腔引流术后,慢性胆囊炎,2型糖尿病,左肾囊肿,盆腔少量积液。
【分析总结】
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来 源和作者,如果您认为我们的转载侵犯了您的