有家族史的热性惊厥一例诊断、治疗的探讨
【基本信息】女、1岁、无
【发病原因】病因不明
【临床诊断】1.发热性惊厥, 2.急性上呼吸道感染, 3.衣原体感染, 4.反应性高血糖
【治疗方案】静点联合抗感染治疗
【治疗结果】病情好转
【病案重点】发热性惊厥
【病案介绍】
主诉
发热4小时,抽搐3分钟
现病史
该患于入院前4小时无明显诱因出现发热,体温38.6℃,家长予小儿氨酚黄那敏颗粒半包口服体温可降至正常,热时无寒颤,无抽搐,无咳嗽,无呕吐及腹泻,入院前20分钟患儿突然出现抽搐,表现为意识不清,双眼凝视,颜面及口唇青紫,口吐白沫、四肢抖动,约3分钟抽搐自行缓解,伴发热,体温38.4℃,遂急乘120急救车来我院儿科,并以“发热、抽搐原因待查”收入院。发病来患儿一般状态较好,进食及睡眠可,二便正常,无消瘦、乏力及盗汗,无尿频、尿急等症。
既往史
患儿平时身体健康。既往无类似病史,否认肝炎、结核、伤寒等传染病史及接触史,否认心、肺、肝、肾等重要脏器疾病史。否认外伤史,否认手术史,无输血史,否认药物过敏史、否认食物过敏史。预防接种按计划进行,已接种卡介苗、乙肝疫苗、百白破疫苗、脊髓灰质炎、麻疹疫苗、乙脑疫苗。
查体
T: 39.7℃,P: 148次/分,R: 44次/分,BP: 未测mmHg。
查体:T:39.7℃,P:148次/分,R:44次/分,WT:16kg,精神略不振,神志清,咽部充血,扁桃体I度肿大,表面充血,颈软,神经系统生理反射存在,病理反射未引出。
辅助检查
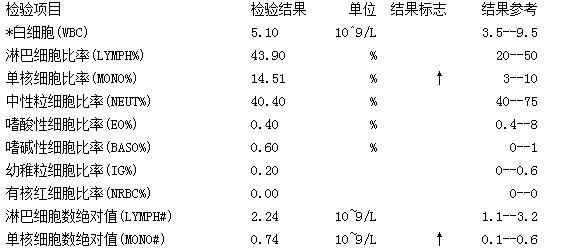
因患者发热,检查一系列感染相关指标: 红细胞沉降率(ESR仪器法):红细胞沉降率测定 7.52 mm/h; 抗链球菌素O 1.00 U/ml。 流感病毒三联检:流感病毒B型IgM抗体 阴性、流感病毒A型Igm抗体 阴性、副流感病毒IgM抗体 阴性。 呼吸道病毒五联检:柯萨奇病毒B组IgM抗体 阴性、呼吸道合胞病毒IgM抗体 阴性、肺炎支原体IgM抗体 阴性、肺炎衣原体IgM抗体 弱阳性、腺病毒IgM抗体 阴性。 降钙素原测定(定量):降钙素原(PCT) 0.12 ng/ml。 血细胞分析(五分类):白细胞 5.10×10^9/L、淋巴细胞比率 43.90 %、中性粒细胞比率 40.40 %、中性粒细胞数绝对值 2.06×10~9/L、红细胞 5.27×10^12/L、血红蛋白 130.0 g/L、血小板 184.00×10~9/L。C—反应蛋白测定(CRP)(散射比浊法):
【诊治过程】
初步诊断
1.发热、抽搐原因待查 2.急性上呼吸道感染
诊断依据
(一)发热、抽搐原因待查:1.发热4小时,抽搐3分钟;2.查体:T:39.7℃,精神略不振,神志清,咽部充血,扁桃体I度肿大,表面充血,颈软,神经系统生理反射存在,病理反射未引出。 (二)急性上呼吸道感染:1.查体:咽部充血,扁桃体I度肿大,表面充血。
(三)衣原体感染:1.辅助检查:衣原体IgM抗体 弱阳性。
(四)反应性高血糖:1.辅助检查:随机葡萄糖 8.85 mmol/L。
鉴别诊断
1.中枢神经系统感染性疾病:由细菌,病毒,寄生虫,真菌引起,脑膜炎或脑炎。常表现为反复而严重的惊厥发作,大多出现在疾病初期或极期,伴有不同程度意识障碍和颅内压增高表现,脑脊液检查对诊断有极大帮助,待入院观察病情,完善相关辅助检查协诊。
2.热性惊厥:患儿为1岁1月幼儿,发作时双眼凝视,意识不清,四肢抖动,抽搐持续约3分钟缓解,发作后生理反射存在,病理反射未引出,既往无抽搐病史,其姐姐有抽搐病史,本次发病无头痛及喷射性呕吐等病史,在发热过程中突然出现抽搐,抽搐后一般状态较好,故考虑“热性惊厥”的可能性大,待入院完善相关检查协诊。
诊治经过
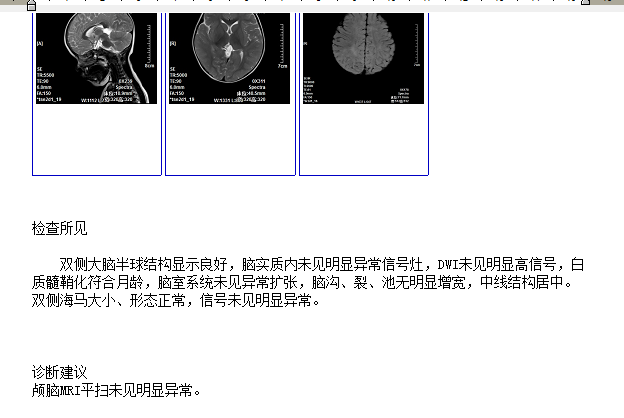
入院后给予一级护理,氧气吸入,心电监测,经皮氧饱和度监测;帕拉米韦33ml/次,日1次静点治疗3天,红霉素0.1g/次,日2次静点联合抗感染治疗5天。入院查血常规白细胞及分类大致正常,CRP及降钙素原正常,肝功、肾功、心肌酶、离子、ASO均大致正常,血糖升高,呼吸道病毒五联检衣原体IgM抗体 弱阳性,流感病毒三联检均阴性。咽拭子药敏:呼吸道正常菌群。头部核磁:未见明显异常。24小时动态脑地形图:正常范围动态脑电图。患儿入院查衣原体IgM抗体 弱阳性,故诊断衣原体感染成立;患儿入院查血糖大于7.8mmol/L,结合患儿有发热、抽搐表现,故诊断反应性高血糖成立。入院后第3天患儿体温恢复正常。患儿以发热、抽搐为主要表现,入院治疗5天,一般情况好,无发热,无抽搐,复查血糖正常,考虑疾病临床治愈可出院。
诊断结果
1.发热性惊厥, 2.急性上呼吸道感染, 3.衣原体感染, 4.反应性高血糖
【分析总结】
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来 源和作者,如果您认为我们的转载侵犯了您的