腹腔镜下直肠癌根治术1例手术方法分享
【基本信息】男、59岁、职员。
【发病原因】病因不明
【临床诊断】直肠癌,高血压病
【治疗方案】全麻下行“腹腔镜下直肠癌根治术”
【治疗结果】病情好转
【病案重点】全麻下行“腹腔镜下直肠癌根治术”
【病案介绍】
主诉
大便带血1周
现病史
患者于1周前无明显诱因出现大便带血,暗红色,便血1次,无寒颤、发热,无明显腹痛,无恶心、呕吐,无全身皮肤黏膜及巩膜黄染,未予特殊处理;为求系统诊治,于我院就诊,行电子结肠检查示:直肠病变性质?病理示:(距**约9-11cm)直肠中分化腺癌。门诊以“直肠肿瘤”收入院。患者自发病以来,饮食、睡眠可,大便带血,无恶心、呕吐等不适,近1月体重减轻约2kg。
既往史
既往高血压病史3年余;否认冠心病、糖尿病病史。否认肝炎、结核等传染病史及接触史。否认药物、食物过敏史。否认外伤、手术及输血史。预防接种史随当地。
查体
T: 36.7℃,P: 76次/分,R: 19次/分,BP: 143/76mmHg。
神志清楚,精神尚可,腹部平坦,未见胃肠型及蠕动波,未见腹壁静脉曲张,腹软,未及包块,肝脾肋下未及,左下腹部轻压痛,无反跳痛,肝区及双肾区无叩痛,移动性浊音(-),肠鸣音可。直肠指诊:胸膝位,肛门口未见明显异常,肛门括约肌松紧度可,进指约5cm,未触及明显肿物,退出指套,无明显染血。
辅助检查
2020-08-29电子结肠镜(本院)示:距肛门9-11cm见不规则隆起性病变,环管腔约1/2,表面黏膜粗糙、充血糜烂。直肠病变性质?(待病理)
2020-08-30病理诊断(本院)示:(距肛门约9-11cm)直肠中分化腺癌。
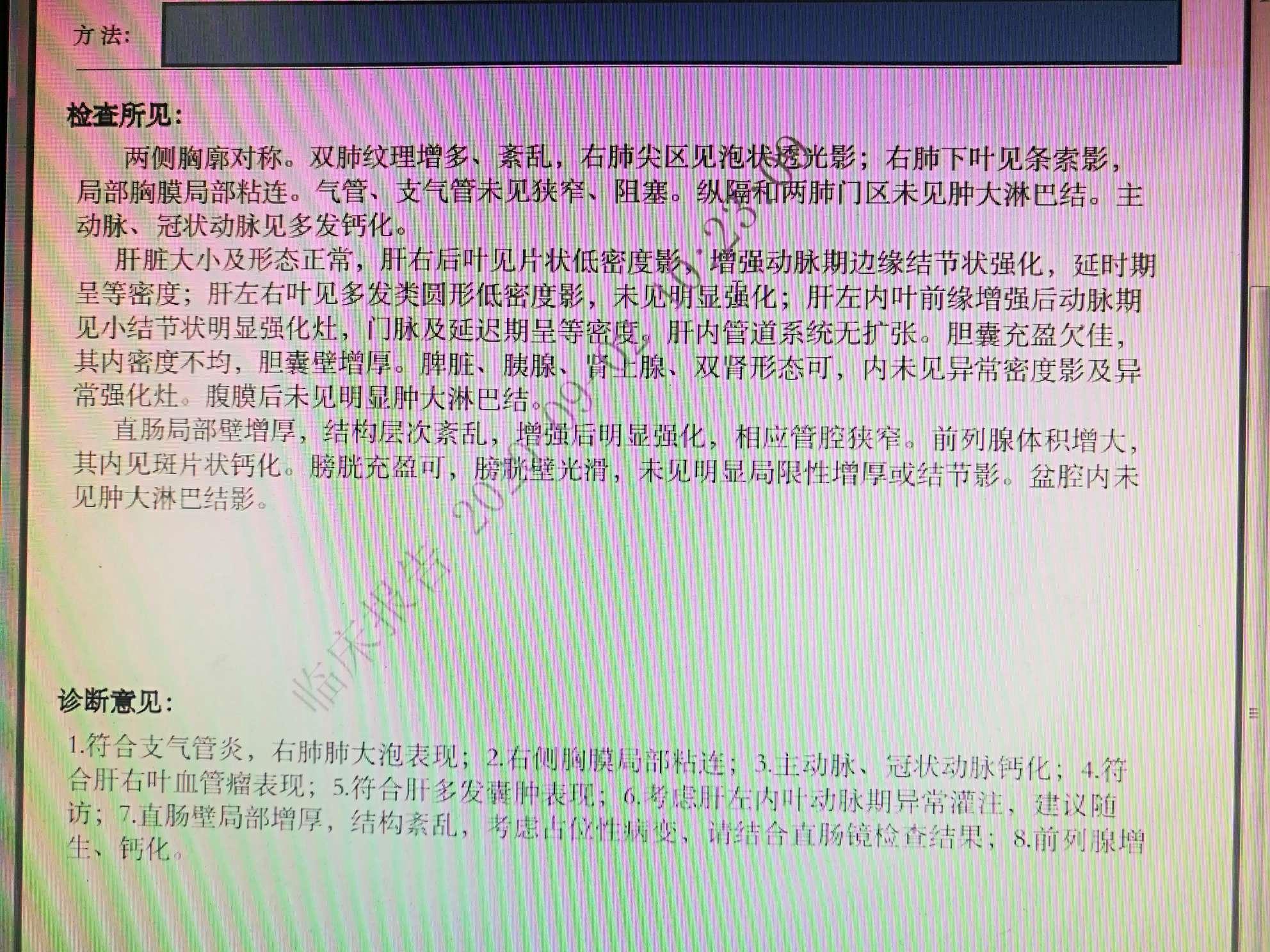
2020-09-01胸部+上腹部+盆腔CT平扫+增强示:
1.符合支气管炎,右肺肺大泡表现;
2.右侧胸膜局部粘连;
3.主动脉、冠状动脉钙化;
4.符合肝右叶血管瘤表现;
5.符合肝多发囊肿表现;
6.考虑肝左内叶动脉期异常灌注,建议随访;
7.直肠壁局部增厚,结构紊乱,考虑占位性病变,请结合直肠镜检查结果;
8.前列腺增生、钙化。
【诊治过程】
初步诊断
1.直肠癌,2.高血压病。
诊断依据
患者男,59岁,因“大便带血1周”入院。查体:腹软,未及包块,肝脾肋下未及,左下腹部轻压痛,无反跳痛,肝区及双肾区无叩痛,移动性浊音(-),肠鸣音可。直肠指诊:胸膝位,肛门口未见明显异常,肛门括约肌松紧度可,进指约5cm,未触及明显肿物,退出指套,无明显染血。电子结肠镜(本院)示:距肛门9-11cm见不规则隆起性病变,环管腔约1/2,表面黏膜粗糙、充血糜烂。直肠病变性质?(待病理);病理诊断(本院)示:(距肛门约9-11cm)直肠中分化腺癌。盆腔CT平扫+增强示:直肠壁局部增厚,结构紊乱,考虑占位性病变,请结合直肠镜检查结果。
鉴别诊断
直肠息肉:多见于儿童,以便血为主,或脱出肛外,多有蒂,质坚实,以单个为主,一般位于齿线上3~5cm处直肠壶腹部,呈球形、肉红色。电子结肠镜、腹部CT等检查可资鉴别。
诊治经过
入院后积极完善相关辅助检查,进一步明确诊断,排除手术禁忌,积极术前准备。择期在全麻下行“腹腔镜下直肠癌根治术”; 全麻成功后,患者取改良截石位,常规术区消毒、铺巾。于脐上作1cm弧行小切口,置入气腹针,充入二氧化碳气体气压达12mmHg。置入套管鞘,插入腹腔镜。腹腔镜探查无异常,分别于腹直肌外缘平脐处、麦氏点、左侧反麦氏点上各置入5mm,10mm,TROCAK,右侧置抓钳,左侧置入肠钳。助手提起乙状结肠,向上分离显露肠系膜下动脉。用超声刀仔细分离出直肠上动脉及乙状结肠动脉,并给予横断、结扎。显露右侧输尿管加以保护,寻到骶前间隙,沿骶前间隙向下向左分离至盆底,显露左侧输尿管加以保护。助手提起左侧腹膜,超声刀切开与对侧分离间隙相会合后,将左侧输尿管加以保护后切开左侧盆底腹膜达左侧腹膜反折后,向上向后提起直肠,超声刀分离直肠前壁,使之与膀胱、输精管、精囊、前列腺后壁分开。分离两侧直肠侧韧带。将直肠前后左右都分离到肛提肌平面。远端距离直肠肿瘤约3cm处,以切割闭合器切断直肠。取左下腹旁正中切口,长约5cm,逐层进入腹腔,将近端肠管拖出切口外,后寻到肿瘤于其上约10cm处,肠钳钳夹切断肠管。将近端消毒后荷包包埋入吻合器抵针座并收紧荷包,将肠管回纳腹腔,助手由肛门置入吻合器行肠管吻合,检查切缘完整后,冲洗腹腔及盆腔创面,确切止血。清点纱布、器械无误后,放置盆腔引流管2根,依次缝合腹部各切口。手术顺利,麻醉满意,术中出血少,约50ml,未输血,术后患者安返病房,给予抗炎、抑酸、化痰、补液及营养支持治疗。
诊断结果
1.直肠癌,2.高血压病。
【分析总结】
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来 源和作者,如果您认为我们的转载侵犯了您的