腹腔镜手术术中出现CO2皮下气肿病例一例
【基本信息】男、70岁、
【发病原因】高龄瘦弱型,皮下组织松弛
【临床诊断】1.直乙交界Ca并急性肠梗阻;2.结肠支架植入术后;3.胆囊结石;4.前列腺钙化;5.肝囊肿;6.室性早搏;7.肝功能异常
【治疗方案】降低气腹压力,增大潮气量和呼吸频率
【治疗结果】病情平稳
【病案重点】腹腔镜手术术中出现CO2皮下气肿
【病案介绍】
主诉
腹痛腹胀肛门停止排气排便4天。
现病史
患者4天前无明显诱因出现腹痛腹胀及**停止排气排便。腹痛为下腹部阵发性胀痛,无腰背部放射痛,无尿频尿急尿痛及肉眼血尿;腹胀为全腹腹胀,伴恶心呕吐,呕吐多次,呕吐物为胃内容物,总量约500ml,含有黑色物,不含有鲜血及咖啡色物,呕吐后腹痛腹胀有所减轻;2+天前患者于外院住院治疗,经过禁饮禁食、胃肠减压、抗菌消炎等治疗,腹痛腹胀无好转。今天患者带胃管就诊我院,门诊拟“肠梗阻”收入我科。发病以来患者神志清楚,精神疲倦,睡眠欠佳,小便正常,体重无明显增减。
既往史
平素身体健康,否认“肝炎、结核、菌痢、伤寒”等传染病史,否认“高血压、糖尿病、冠心病”,否认手术、输血、外伤史,否认食物、药物过敏史,预防接种史不祥。
查体
T: 37℃,P: 80次/分,R: 18次/分,BP: 130/70mmHg。
T:37℃,P:80次/分,R:18次/分,BP:130/70mmHg。
发育正常,营养中等,急性病容,自主体位,搀扶入院,神志清楚,精神疲倦,查体合作。全身皮肤、黏膜无黄染,无蜘蛛痣,无皮下出血点。全身浅表淋巴结未扪及肿大。头颅五官无畸形,颜面无肿胀;双侧眼睑无闭合障碍,巩膜无黄染;双侧瞳孔等大等圆,直径2.5mm,对光反射灵敏;口唇无发绀,伸舌居中,双侧扁桃体无肿大。颈软无抵抗,未见颈静脉怒张;气管居中,双侧甲状腺不大。胸廓无畸形,呼吸平顺,双肺呼吸音粗,双肺底闻及湿性啰音。心前区无异常隆起,未触及震颤,心律66次/分,可闻及早搏,各瓣膜听诊区未闻及病理性杂音。脊柱四肢无畸形,双下肢无水肿,关节活动自如,四肢肌力、肌张力正常。生理反射存在,病理反射未引出。 专科情况:腹部膨隆,未见明显胃肠型,无腹壁浅表静脉曲张,未见手术疤痕。腹肌软,脐周轻压痛,无反跳痛,未扪及异常包块,肝脾肋下未触及,胆囊未触及,Murphy's征阴性(-)。腹部叩诊呈鼓音,肝区、双肾区无叩痛,移动性浊音阳性(+)。肠鸣音约1次/分,可闻及气过水声。
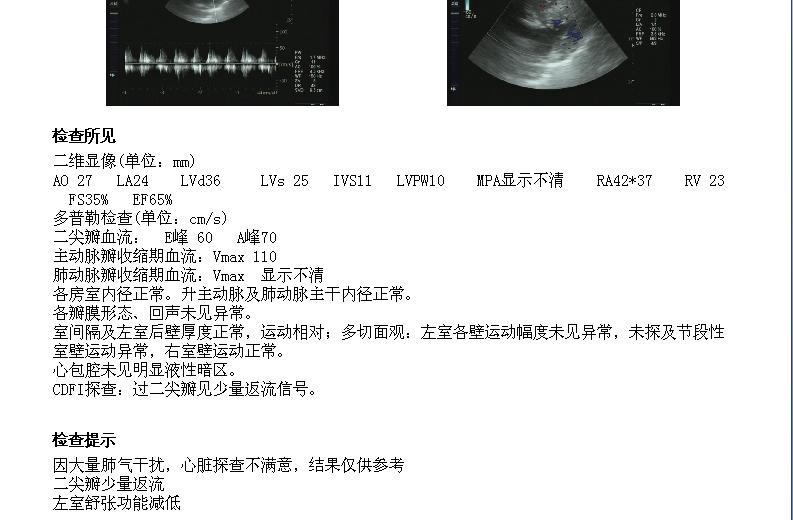
辅助检查
全腹CT平扫:
1.低位肠梗阻,乙状结肠占位,高度怀疑恶性肿瘤,请结合肠镜检查。
2.肝周、双侧结肠旁沟及盆腔积液。
3.肝S4类圆形低密度灶,拟小囊肿可能。
4.胆囊结石。前列腺钙化。
5.扫描野左肺上叶舌段及双肺下叶索条渗出,双侧胸腔少量积液。心包少量积液。
心电图:1.窦性心律;2.可见室性早搏;3.ST-T改变;4.建议查24小时动态心电图。 血常规五分类+血型微柱凝集法:淋巴细胞比例(LYM%),16.6%,单核细胞比率(MO%),10.9%,嗜酸性粒细胞比率(EO%),0.3%,淋巴细胞数(LYM#),1.0*10^9/L,嗜酸性粒细胞数(EO#),0.02*10^9/L,红细胞压积(HCT),39.60%,ABO血型,B型,RH血型RH(D),阳性(+); 急诊生化:钾(K),3.43mmol/L,钙(Ca),2.01mmol/L,尿素氮(BUN),10.45mmol/L,淀粉酶(AMY),245.41U/L;凝血四项、传染病四项未见异常。

【诊治过程】
初步诊断
肠梗阻
诊断依据
1.老年男性,因“腹痛腹胀**停止排气排便4天”入院。
2.腹部膨隆,腹肌软,脐周轻压痛,无反跳痛,腹部叩诊呈鼓音,移动性浊音阳性(+)。肠鸣音约1次/分,可闻及气过水声。
3.外院腹部DR阅片:肠梗阻。
鉴别诊断
诊断明确,无需鉴别
诊治经过
患者在气管插管麻醉成功后,患者取仰卧位,常规消毒铺巾。 于脐上作1cm弧形小切口,将两侧腹壁提起,以气腹**入腹腔,充入二氧化碳气腹至腹腔内压达13mmHg。拔出气腹针,经脐部小切口插入10mm Trocar,拔出内芯,插入腹腔镜,腹腔镜明视下于麦氏点、反麦氏点及其上约8cm处共四点穿刺置入Trocar,分别置抓钳和各种操作器械。探查全腹,肝脏及脾表面未见明显占位性病变,肿瘤位于乙状结肠腹膜返折以上约10cm,突破浆膜层,肠系膜根部未探及淋巴结肿大。遂决定行腹腔镜乙状结肠癌根治术。改头低脚高右倾卧位,于腹主动脉分叉水平以下提起、打开后腹膜,并向左上腹方向游离,进入后腹膜与Toldt筋膜间隙(黄白交界线),沿此平面向上分离,保护左侧输尿管,显露肠系膜下动静脉并于根部裸化血管,以Hem-o-lok夹闭血管近端,钛夹夹闭血管远端后切断血管,分离乙状结肠与侧腹膜的自然粘连,向上沿结肠旁沟游离下段降结肠。继续沿黄白交界线向下分离,进入骶前筋膜与直肠系膜交界平面,向下游离至距离肿瘤下缘10cm处,分离直肠两侧侧方系膜,将膀胱向腹壁方向牵起,沿Denonvillier筋膜平面分离,分离至肿瘤下缘10cm,裸化肠壁后,于肿瘤下缘10cm处闭合器离断直肠。中止气腹,于左下腹经Trocar孔作反麦氏切口,长约4cm,逐层切开入腹置入切口保护器,将近端结肠拖出腹外,距残端以上距肿瘤约10cm处切断肠管,残端血运良好。上荷包钳行荷包缝合,于肠腔内置入强生29#吻合器抵钉座并收紧荷包固定,将近侧残端回纳入腹腔,关闭反麦氏切口,重新气腹,扩肛、以碘伏冲洗直肠,经**置入吻合器中心杆,旋出钉头与抵钉座对合后收紧吻合器,确认近端肠管无扭转,吻合口无张力,两残端间无组织嵌入后击发吻合器,退出吻合器,检视上下切缘完整。 创面彻底止血,经左、右侧腹壁穿刺孔置入盆腔引流管至骶前间隙,清点纱布及器械无误后停气腹,退出腹腔镜器械,逐层关腹,关闭腹腔穿刺孔。手术进行一半时,麻醉机可见二氧化碳分压逐渐升高,由35mmhg升至50mmhg,随后二氧化碳分压显著升高,患者血压升高,约160/100mmhg,心律增快约110次/分,可在患者胸前、颈部触及捻发感,考虑CO2皮下气肿,立即让手术医生降低气腹压力,增大潮气量和呼吸频率,随后二氧化碳分压慢慢下降,恢复至40mmhg,血压心律稳定。术毕,病人生命体征平稳,带气管导管送ICU。
诊断结果
1.直乙交界Ca并急性肠梗阻;2.结肠支架植入术后;3.胆囊结石;4.前列腺钙化;5.肝囊肿;6.室性早搏;7.肝功能异常
【分析总结】
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来 源和作者,如果您认为我们的转载侵犯了您的