慢性阻塞性肺病伴急性加重D组治疗步骤及病情分析
【基本信息】男、68岁、农民
【发病原因】病因不明
【临床诊断】慢性阻塞性肺病急性加重D组、I型呼吸衰竭、肺源性心脏病、冠心病、心功能III级、肺动脉高压、高血压病(3级,很高危)、脑梗死后遗症
【治疗方案】予哌拉西林他唑巴坦3.375g静滴 Q8H,多索茶碱 0.2g静滴 QD,氨溴索化痰、同时给予利尿、扩冠、改善心功能等治疗
【治疗结果】病情好转
【病案重点】慢性阻塞性肺病伴急性加重
【病案介绍】
主诉
反复咳嗽咳痰喘息10余年,加重8天
现病史
患者10余年前开始出现咳嗽、咳痰,予以对症治疗后症状减轻,但以后经常发作上述症状,逐渐伴有气喘,冬季或天气变化时多发,多次在当地医院治疗,诊断为慢性阻塞性肺病伴急性加重期,过去一年急性加重(2)次,由于气短,平地行走时比同龄人慢或者需要停下来休息(mMRC呼吸困难严重程度分级2级)。8天前不慎受凉后再次出现咳嗽、咳痰及胸闷,痰为白色,质粘,不易咳出,起初伴有鼻塞及流涕症状,在当地医院就诊,间断输液治疗7天(具体不详),症状未见明显减轻,且胸闷有逐渐加重趋势,今日为进一步治疗来我院。病程中患者无咯血及胸痛,无恶心呕吐,无腹痛及腹泻,无尿频、尿急、尿痛,饮食睡眠可,体重未监测。
既往史
一般健康状况较差;有高血压病史10年。否认糖尿病病史。有冠心病病史3年。有慢性支气管炎病史10余年。否认胆结石病史。否认胆囊炎病史。否认“肝炎、伤寒”等传染病病史。未发现药物、食物过敏史。有肠梗阻手术史50年,左下肢静脉曲张手术史3年。否认输血史。
查体
T: 37.2℃,P: 101次/分,R: 26次/分,BP: 96/62mmHg。
神清,精神差,营养一般,发育正常,口唇发绀,推入病房,自动**,言语清晰,查体合作。皮肤粘膜:无黄染皮疹,无瘀点、瘀斑,无紫绀水肿。浅表淋巴结未触及肿大。头部无畸形,双瞳孔等大等圆3mm,对光反射存在;外耳道无脓性分泌物,听力正常;鼻畅,鼻腔无脓性分泌物;咽无充血,扁桃体不大,伸舌居中。颈软,气管居中,甲状腺不大,颈静脉怒张,肝颈返流征(+)。桶状胸,双侧呼吸运动对称,双侧语颤相等,叩诊呈过清音,双肺呼吸音低,可闻及明显湿性啰音;心前区无隆起,剑突下搏动增强,未触及心包摩擦感,心浊音界大,心音低顿力,心律101次/分,律齐,各瓣膜听诊区闻及病理性杂音。腹平软,腹正中有手术瘢痕,长约10cm,肝脾肋下未及,无压痛反跳痛,移动性浊音(-),肠鸣音正常。脊柱四肢生理弯曲存在,右侧肢体活动不灵,双下肢静脉曲张,双下肢水肿。**外生殖器:未检。生理反射存在,病理反射未引出。
辅助检查
2018-11-15我院胸部CT阅片:两肺慢支伴感染、左下肺大片实变影、心影大伴部分冠脉钙化影;心脏彩超:EF36%、左心及右房增大、左心功能减低、各瓣膜少-中量返流、肺动脉压增高(轻中度);心电图:异位心律、ST段压低;2018-11-15 乳酸 1.90 mmol/L↑;血气分析提示Ph值 7.48↑,二氧化碳分压 30.90 mmHg↓,氧分压 57.70 mmHg↓,氧饱和度 88.10 %↓;血常规提示白细胞计数 14.04 *10^9/L↑,中性粒细胞计数 10.96 *10^9/L↑,单核细胞计数 1.19 *10^9/↑,中性粒细胞百分比 78.00 %↑,淋巴细胞百分比 13.00 %↓,血小板计数 344 *10^9/L↑;肌钙蛋白Ⅰ 0.079 ng/ml↑;NT-ProBNP 3110.0 pg/ml↑;肝功能提示谷丙转氨酶 67 U/L↑;肾功能提示尿素 9.22 mmol/L↑;超敏C反应蛋白 38.70 mg/L↑;止凝血系列提示凝血酶原时间(S) 15.30 sec↑,凝血酶原比值(R) 1.17↑,国际比值(INR)1.22↑,D-D二聚体 2.78 μg/ml↑;2018-11-16 血沉 17 mm/H ;降钙素原 0.107 ng/ml;呼吸道病原体八项提示流感病毒B型IgM抗体 阳性;皮质醇 87.59 nmol/L;促肾上腺皮质激素、结核抗体、血脂、血糖、ADA未见明显异常。2018-11-20 NT-ProBNP 1900.0 pg/ml;血常规提示淋巴细胞百分比 17.30 %↓,单核细胞百分比 10.70 %↑;肝功能提示总蛋白 51.1 g/L↓,白蛋白 25.8 g/L↓,白球比例 1.02↓,r-谷氨酰转酞酶 63 IU/L ↑;超敏C反应蛋白 73.52 mg/L↑。
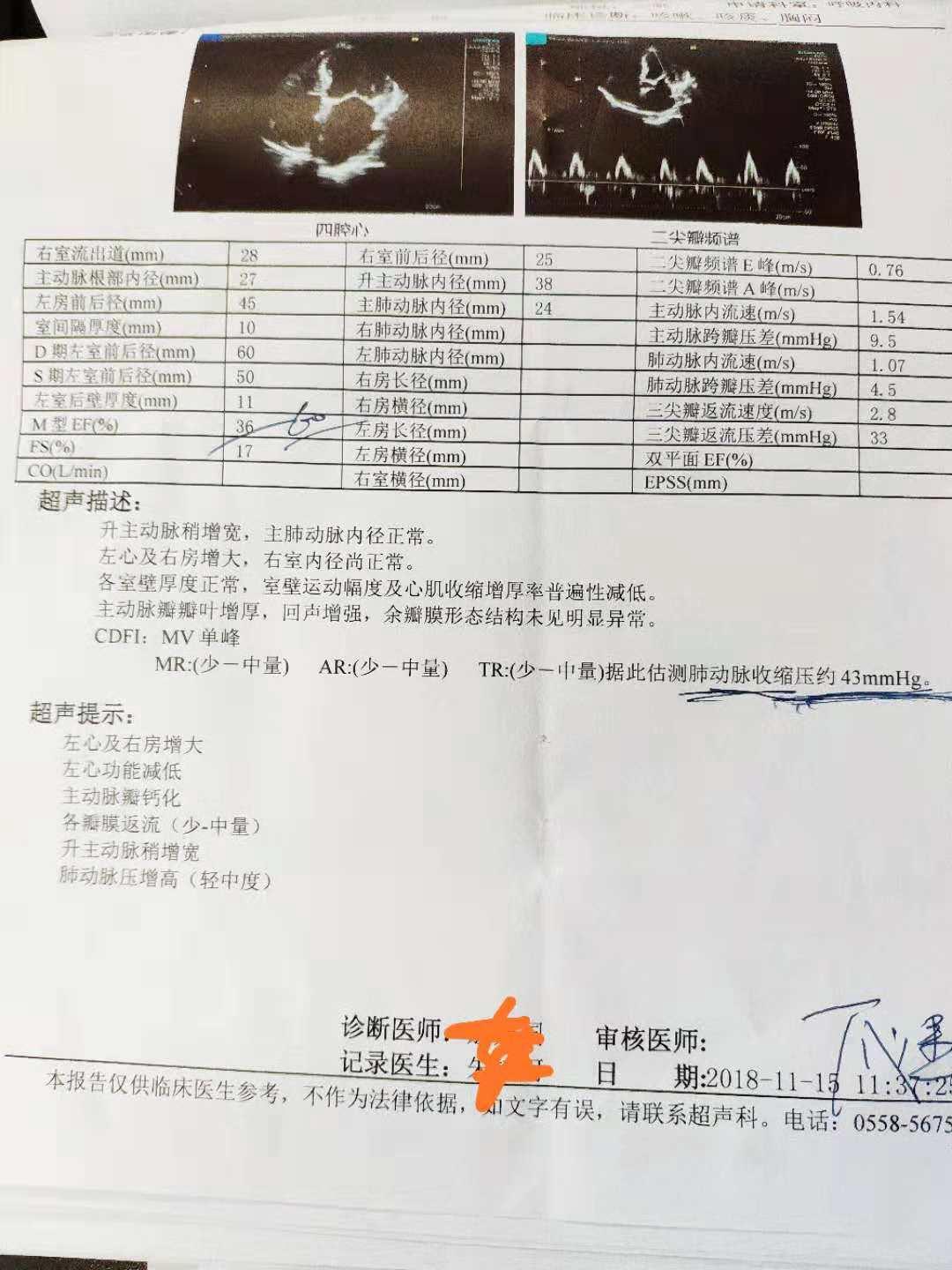
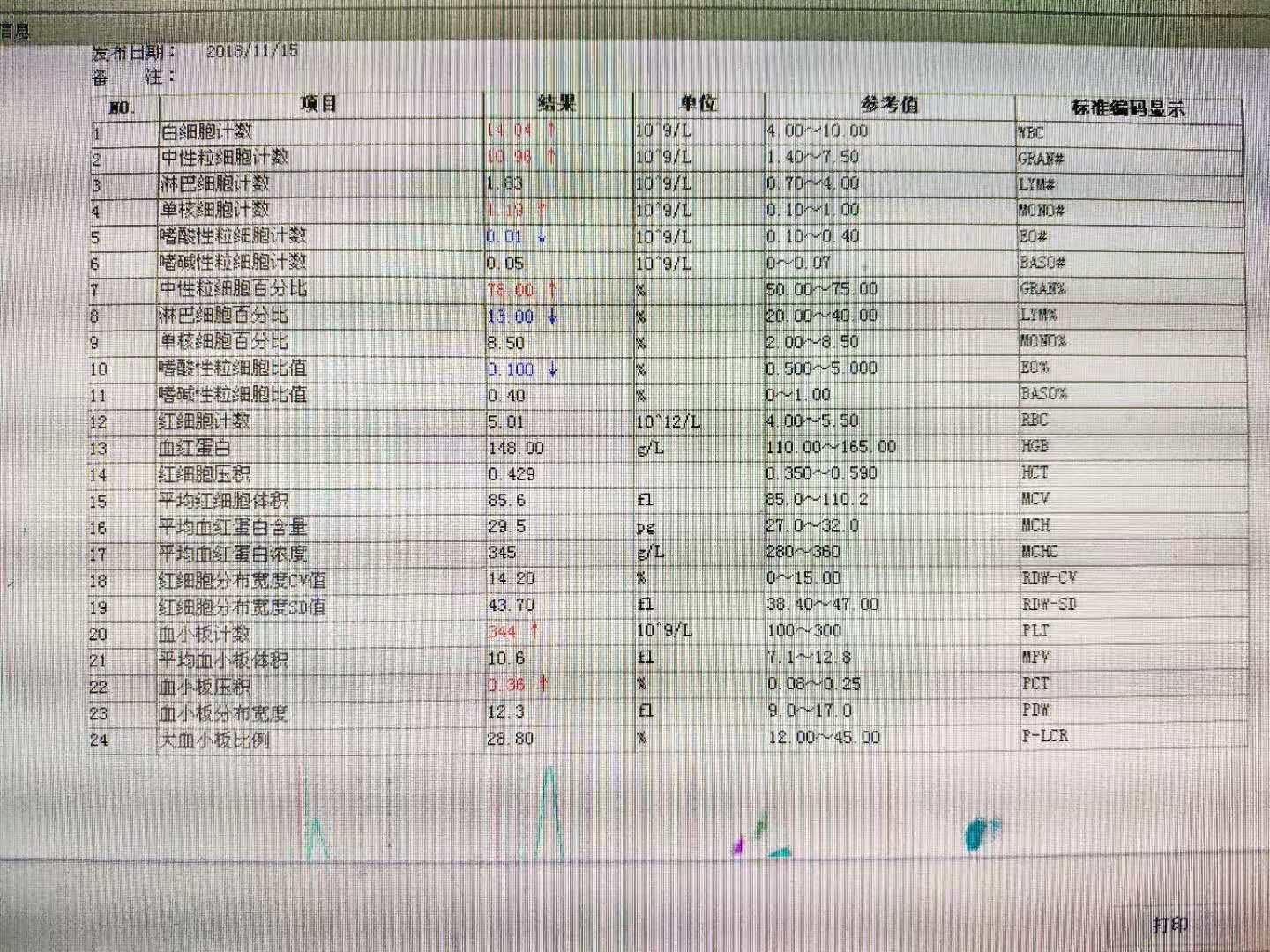
【诊治过程】
初步诊断
1.慢性阻塞性肺病伴有急性加重D组;2.肺源性心脏病;3.冠状动脉粥样硬化性心脏病;4.心功能Ⅲ级;5.肺动脉高压(轻中度)6.高血压3级很高危;7.脑梗死后遗症
诊断依据
患者因“反复咳嗽咳痰喘息10余年,加重8天“入院,过去一年急性加重(2)次,由于气短,平地行走时比同龄人慢或者需要停下来休息(mMRC呼吸困难严重程度分级2级),查体:颈静脉怒张,肝颈返流征(+)。桶状胸,双侧呼吸运动对称,双侧语颤相等,叩诊呈过清音,双肺呼吸音低,可闻及明显湿性啰音。辅助检查:2018-11-15我院胸部CT阅片:两肺慢支伴感染、左下肺大片实变影、心影大伴部分冠脉钙化影;心脏彩超:EF36%、左心及右房增大、左心功能减低、各瓣膜少-中量返流、肺动脉压增高(轻中度)根据患者病史及检查,诊断为慢性阻塞性肺病伴急性加重D组
鉴别诊断
1.咳嗽变异型哮喘 以**性咳嗽为特征,灰尘、油烟、冷空气等容易诱发咳嗽,常有家庭或个人过敏疾病史。对抗生素治疗无效,支气管激发试验阳性可鉴别,不考虑该病。
2.嗜酸细胞性支气管炎 临床症状类似,X线检查无明显改变或肺纹理增加,支气管激发试验阴性,临床上容易误诊。诱导痰检查嗜酸细胞比例增加(≥3%)可以诊断,根据患者病史及检查,不考虑该病。
3.肺结核 常有发热、乏力、盗汗及消瘦等症状。痰液找抗酸杆菌及胸部X线检查可以鉴别,不考虑该病。
4.支气管肺癌 多数有数年吸烟史,顽固性**性咳嗽或过去有咳嗽史,近期咳嗽性质发生改变,常有痰中带血。有时表现为反复同一部位的阻塞性肺炎,经抗菌药物治疗未能完全消退。痰脱落细胞学、胸部CT及纤维支气管镜等检查,可明确诊断,患者肺部CT未发现占位,不考虑该病。
5.肺间质纤维化 临床经过缓慢,开始仅有咳嗽、咳痰,偶有气短感。仔细听诊在胸部下后侧可闻爆裂音(Velcro啰音)。血气分析示动脉血氧分压降低,而二氧化碳分压可不升高,患者肺部CT未发现间质纤维化,不考虑该病。
诊治经过
入院后完善相关检查,根据患者病史及检查,考虑诊断为慢性阻塞性肺病伴急性加重D组,肺源性心脏病,冠心病、心功能III级,.肺动脉高压(轻中度) .高血压3级很高危 .脑梗死后遗症,入院后给予哌拉西林他唑巴坦3.375g静滴 Q8H,多索茶碱 0.2g静滴 QD,氨溴索化痰、同时给予利尿、扩冠、改善心功能等治疗,给予奥美拉唑护胃、硝苯地平缓释片降血压等对症治疗后,患者症状好转。
诊断结果
慢性阻塞性肺病急性加重D组、I型呼吸衰竭、肺源性心脏病、冠心病、心功能III级、肺动脉高压、高血压病(3级,很高危)、脑梗死后遗症
【分析总结】
1.慢阻肺急性加重期的治疗首先要判断急性加重的原因(最常见的急性加重的原因为细菌或病毒感染)及病情的严重程度,患者以“反复咳嗽咳痰喘息10年,加重8天”入院,此次为受凉后出现鼻塞流涕同时伴有咳嗽、咳痰、气喘症状加重,考虑加重原因仍为呼吸道感染。且患者近期反复使用抗生素治疗效果不佳,存在耐药菌感染风险,哌拉西林他唑巴坦抗感染药物选择恰当,后续根据患者病情及微生物学检查结果调整抗生素使用,另外患者过去一年急性加重2次,由于气短,平地行走时比同龄人慢或者需要停下来休息(mMRC呼吸困难严重程度分级2级),根据慢阻肺严重分级考虑为慢性阻塞性肺病伴急性加重D组。
2.患者促肾上腺皮质激素及皮质醇水平正常,但考虑患者慢阻肺反复发作,经常使用糖皮质激素,目前下丘脑-垂体-肾上腺皮质轴尚未发现抑制现象,也有可能入院时已静脉使用激素干扰检测结果有关,另外患者听诊肺部可闻及少许哮鸣音,考虑存在支气管痉挛收缩,此时可给予小剂量糖皮质激素既有助于肾上腺皮质功能不全的治疗,也有助于AECOPD的症状缓解,一般予口服**30-40mg/d,也可以予静滴甲泼尼龙40-80mg/d,连续应用5-7天,后续根据肾上腺皮质功能监测情况调整使用量,同时需注意糖皮质激素的不良反应,嘱患者补充多种维生素及钙剂。
3.患者胸闷气喘,根据患者病史及检查(BNP及心脏彩超等),考虑与肺部支气管痉挛收缩及心功能不全有关,故加用支气管扩张剂(如噻托溴铵或氨茶碱),同时需给予扩冠、利尿等改善心功能,必要时请心内科医师协助指导治疗。
4.在给予抗感染消炎的同时,需继续应用化痰药物以利于痰液排出,缓解症状,同时还需鼓励患者咳嗽排痰,预防痰堵窒息。
5.抗凝治疗,AECOPD患者肺部微血栓形成非常普遍,根据2013年版指南,无抗凝禁忌者均可应用肝素或低分子肝素抗凝治疗,另外根据患者血常规提示血小板增多及D-二聚体明显升高,这些均提示患者血液处于高凝状态,这些均是AECOPD存在微血栓的表现,故若无使用抗凝禁忌,使用抗凝是必要的。
6.积极治疗合并症。慢阻肺的合并症主要包括心血管事件、营养不良,骨质疏松,贫血,胃食管反流,抑郁和焦虑,肺癌等,该患者存在冠心病及平时睡眠差,可能存在抑郁和焦虑的状态,密切关注患者合并症,必要时采取干预措施。
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来 源和作者,如果您认为我们的转载侵犯了您的