同侧足踝大腿下端正向再植1例
【病案介绍】
主诉
【问题】
根据以上病史及辅助检查,可能的诊断是?
【讨论】
布氏杆菌是一种革兰阴性杆菌,为细胞内寄生菌,易感染牛、羊、猪等家畜,常接触病畜或食用病畜未经消毒的肉、奶制品的人群为高危发病群体。该菌多经皮肤、黏膜、消化道或呼吸道传染,流行病学对诊断布氏杆菌病尤其重要。
布氏杆菌感染急性期多表现为发热伴大汗、关节痛、肝脾肿大等,如不及时诊治可转为慢性,侵犯多个系统,常引起脊柱关节破坏、心内膜炎、睾丸炎等。但该病累及神经系统较为罕见,可致脑膜炎、脑膜脑炎、周围神经炎、脱髓鞘等。布氏杆菌引起的中枢神经损害机制目前尚不明确,可能与其释放的内毒素或感染后诱发的免疫反应有关。
目前对神经型布氏杆菌病的诊断尚缺统一标准,主要凭借医生自身经验,各级医生对该疾病认识有限,导致经常出现漏诊和误诊。较为公认的神经型布氏杆菌病的诊断标准如下:
(1)明确的流行病学接触史,如密切接触病畜、病畜体液(奶、分泌物等)、畜产品、布氏杆菌培养物,或生活在疫区。
(2)有神经系统受累表现。
(3)脑脊液改变,早期蛋白和白细胞轻度升高,以淋巴细胞为主,葡萄糖和氯化物正常,后期白细胞中度升高,仍以淋巴细胞为主,但糖降低。
(4)患者血、脑脊液和骨髓标本中分离出布氏杆菌,或SAT>1:160,或脑脊液布氏杆菌抗体阳性。
(5)抗布氏杆菌治疗有效。
(6)排除其他相似疾病。
其中第1、4条对诊断意义更大。
如无明确流行病接触史,或血清凝集试验阴性,或试验性抗布氏杆菌病治疗无效,对该病诊断需慎重。
本例的诊断主要依据如下:
(1)流行病学史:该例密切接触过羊群,从事过剪羊毛、接生等工作。
(2)抗布氏杆菌病药物试验治疗有效。
(3)脑脊液化验检查。
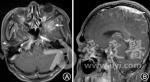
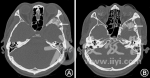
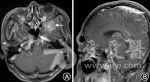
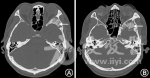
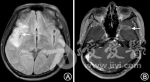
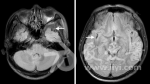
(4)影像学改变。
(5)排除其他疾病:
①脑炎:本例症状及脑脊液改变类似结核性脑膜脑炎,但是影像学不支持结核性脑膜脑炎,且肺CT未见结核病灶,血清结核分枝杆菌抗体及T细胞斑点试验阴性,不考虑结核性脑膜脑炎;患者无长期应用抗生素病史,无免疫缺陷,未接触过鸟粪,脑脊液墨汁染色阴性,不考虑真菌感染;所以排除上述疾病可能。
②脑肿瘤:颅内占位不会引起脑脊液类似感染的改变,短期内出现新发病灶,但临床症状缓解者少见,且抗感染治疗不会影响肿瘤的改变。
本例经过试验性抗布氏杆菌病治疗有效,脑脊液布氏杆菌病抗体阳性,故诊断为神经型布氏杆菌病依据充分。
以后出现有牛羊接触史且临床症状及影像学表现类似的患者,建议及时行血布氏杆菌凝集试验、脑脊液布氏杆菌抗体及血、脑脊液培养等检查。本例抗布氏杆菌病治疗维持3个月,并连续随访,患者症状逐渐恢复,至3个月时,影像学已基本恢复正常,症状完全缓解。
由于布氏杆菌为细胞内寄生,很难彻底杀灭,且普通药物很难透过血脑屏障,所以笔者认为,布氏杆菌病的治疗应坚持长疗程、足量、联合用药,多西环素+利福平+头孢曲松效果较好,病情严重者,甚至可短期加用糖皮质激素减轻脑水肿。治疗过程中应注意监测血常规、肝肾功能等。
查体
【问题】
根据以上病史及辅助检查,可能的诊断是?
【讨论】
布氏杆菌是一种革兰阴性杆菌,为细胞内寄生菌,易感染牛、羊、猪等家畜,常接触病畜或食用病畜未经消毒的肉、奶制品的人群为高危发病群体。该菌多经皮肤、黏膜、消化道或呼吸道传染,流行病学对诊断布氏杆菌病尤其重要。
布氏杆菌感染急性期多表现为发热伴大汗、关节痛、肝脾肿大等,如不及时诊治可转为慢性,侵犯多个系统,常引起脊柱关节破坏、心内膜炎、睾丸炎等。但该病累及神经系统较为罕见,可致脑膜炎、脑膜脑炎、周围神经炎、脱髓鞘等。布氏杆菌引起的中枢神经损害机制目前尚不明确,可能与其释放的内毒素或感染后诱发的免疫反应有关。
目前对神经型布氏杆菌病的诊断尚缺统一标准,主要凭借医生自身经验,各级医生对该疾病认识有限,导致经常出现漏诊和误诊。较为公认的神经型布氏杆菌病的诊断标准如下:
(1)明确的流行病学接触史,如密切接触病畜、病畜体液(奶、分泌物等)、畜产品、布氏杆菌培养物,或生活在疫区。
(2)有神经系统受累表现。
(3)脑脊液改变,早期蛋白和白细胞轻度升高,以淋巴细胞为主,葡萄糖和氯化物正常,后期白细胞中度升高,仍以淋巴细胞为主,但糖降低。
(4)患者血、脑脊液和骨髓标本中分离出布氏杆菌,或SAT>1:160,或脑脊液布氏杆菌抗体阳性。
(5)抗布氏杆菌治疗有效。
(6)排除其他相似疾病。
其中第1、4条对诊断意义更大。
如无明确流行病接触史,或血清凝集试验阴性,或试验性抗布氏杆菌病治疗无效,对该病诊断需慎重。
本例的诊断主要依据如下:
(1)流行病学史:该例密切接触过羊群,从事过剪羊毛、接生等工作。
(2)抗布氏杆菌病药物试验治疗有效。
(3)脑脊液化验检查。
(4)影像学改变。
(5)排除其他疾病:
①脑炎:本例症状及脑脊液改变类似结核性脑膜脑炎,但是影像学不支持结核性脑膜脑炎,且肺CT未见结核病灶,血清结核分枝杆菌抗体及T细胞斑点试验阴性,不考虑结核性脑膜脑炎;患者无长期应用抗生素病史,无免疫缺陷,未接触过鸟粪,脑脊液墨汁染色阴性,不考虑真菌感染;所以排除上述疾病可能。
②脑肿瘤:颅内占位不会引起脑脊液类似感染的改变,短期内出现新发病灶,但临床症状缓解者少见,且抗感染治疗不会影响肿瘤的改变。
本例经过试验性抗布氏杆菌病治疗有效,脑脊液布氏杆菌病抗体阳性,故诊断为神经型布氏杆菌病依据充分。
以后出现有牛羊接触史且临床症状及影像学表现类似的患者,建议及时行血布氏杆菌凝集试验、脑脊液布氏杆菌抗体及血、脑脊液培养等检查。本例抗布氏杆菌病治疗维持3个月,并连续随访,患者症状逐渐恢复,至3个月时,影像学已基本恢复正常,症状完全缓解。
由于布氏杆菌为细胞内寄生,很难彻底杀灭,且普通药物很难透过血脑屏障,所以笔者认为,布氏杆菌病的治疗应坚持长疗程、足量、联合用药,多西环素+利福平+头孢曲松效果较好,病情严重者,甚至可短期加用糖皮质激素减轻脑水肿。治疗过程中应注意监测血常规、肝肾功能等。






辅助检查
【问题】
根据以上病史及辅助检查,可能的诊断是?
【讨论】
布氏杆菌是一种革兰阴性杆菌,为细胞内寄生菌,易感染牛、羊、猪等家畜,常接触病畜或食用病畜未经消毒的肉、奶制品的人群为高危发病群体。该菌多经皮肤、黏膜、消化道或呼吸道传染,流行病学对诊断布氏杆菌病尤其重要。
布氏杆菌感染急性期多表现为发热伴大汗、关节痛、肝脾肿大等,如不及时诊治可转为慢性,侵犯多个系统,常引起脊柱关节破坏、心内膜炎、睾丸炎等。但该病累及神经系统较为罕见,可致脑膜炎、脑膜脑炎、周围神经炎、脱髓鞘等。布氏杆菌引起的中枢神经损害机制目前尚不明确,可能与其释放的内毒素或感染后诱发的免疫反应有关。
目前对神经型布氏杆菌病的诊断尚缺统一标准,主要凭借医生自身经验,各级医生对该疾病认识有限,导致经常出现漏诊和误诊。较为公认的神经型布氏杆菌病的诊断标准如下:
(1)明确的流行病学接触史,如密切接触病畜、病畜体液(奶、分泌物等)、畜产品、布氏杆菌培养物,或生活在疫区。
(2)有神经系统受累表现。
(3)脑脊液改变,早期蛋白和白细胞轻度升高,以淋巴细胞为主,葡萄糖和氯化物正常,后期白细胞中度升高,仍以淋巴细胞为主,但糖降低。
(4)患者血、脑脊液和骨髓标本中分离出布氏杆菌,或SAT>1:160,或脑脊液布氏杆菌抗体阳性。
(5)抗布氏杆菌治疗有效。
(6)排除其他相似疾病。
其中第1、4条对诊断意义更大。
如无明确流行病接触史,或血清凝集试验阴性,或试验性抗布氏杆菌病治疗无效,对该病诊断需慎重。
本例的诊断主要依据如下:
(1)流行病学史:该例密切接触过羊群,从事过剪羊毛、接生等工作。
(2)抗布氏杆菌病药物试验治疗有效。
(3)脑脊液化验检查。
(4)影像学改变。
(5)排除其他疾病:
①脑炎:本例症状及脑脊液改变类似结核性脑膜脑炎,但是影像学不支持结核性脑膜脑炎,且肺CT未见结核病灶,血清结核分枝杆菌抗体及T细胞斑点试验阴性,不考虑结核性脑膜脑炎;患者无长期应用抗生素病史,无免疫缺陷,未接触过鸟粪,脑脊液墨汁染色阴性,不考虑真菌感染;所以排除上述疾病可能。
②脑肿瘤:颅内占位不会引起脑脊液类似感染的改变,短期内出现新发病灶,但临床症状缓解者少见,且抗感染治疗不会影响肿瘤的改变。
本例经过试验性抗布氏杆菌病治疗有效,脑脊液布氏杆菌病抗体阳性,故诊断为神经型布氏杆菌病依据充分。
以后出现有牛羊接触史且临床症状及影像学表现类似的患者,建议及时行血布氏杆菌凝集试验、脑脊液布氏杆菌抗体及血、脑脊液培养等检查。本例抗布氏杆菌病治疗维持3个月,并连续随访,患者症状逐渐恢复,至3个月时,影像学已基本恢复正常,症状完全缓解。
由于布氏杆菌为细胞内寄生,很难彻底杀灭,且普通药物很难透过血脑屏障,所以笔者认为,布氏杆菌病的治疗应坚持长疗程、足量、联合用药,多西环素+利福平+头孢曲松效果较好,病情严重者,甚至可短期加用糖皮质激素减轻脑水肿。治疗过程中应注意监测血常规、肝肾功能等。






【诊治过程】
初步诊断
【问题】
根据以上病史及辅助检查,可能的诊断是?
【讨论】
布氏杆菌是一种革兰阴性杆菌,为细胞内寄生菌,易感染牛、羊、猪等家畜,常接触病畜或食用病畜未经消毒的肉、奶制品的人群为高危发病群体。该菌多经皮肤、黏膜、消化道或呼吸道传染,流行病学对诊断布氏杆菌病尤其重要。
布氏杆菌感染急性期多表现为发热伴大汗、关节痛、肝脾肿大等,如不及时诊治可转为慢性,侵犯多个系统,常引起脊柱关节破坏、心内膜炎、睾丸炎等。但该病累及神经系统较为罕见,可致脑膜炎、脑膜脑炎、周围神经炎、脱髓鞘等。布氏杆菌引起的中枢神经损害机制目前尚不明确,可能与其释放的内毒素或感染后诱发的免疫反应有关。
目前对神经型布氏杆菌病的诊断尚缺统一标准,主要凭借医生自身经验,各级医生对该疾病认识有限,导致经常出现漏诊和误诊。较为公认的神经型布氏杆菌病的诊断标准如下:
(1)明确的流行病学接触史,如密切接触病畜、病畜体液(奶、分泌物等)、畜产品、布氏杆菌培养物,或生活在疫区。
(2)有神经系统受累表现。
(3)脑脊液改变,早期蛋白和白细胞轻度升高,以淋巴细胞为主,葡萄糖和氯化物正常,后期白细胞中度升高,仍以淋巴细胞为主,但糖降低。
(4)患者血、脑脊液和骨髓标本中分离出布氏杆菌,或SAT>1:160,或脑脊液布氏杆菌抗体阳性。
(5)抗布氏杆菌治疗有效。
(6)排除其他相似疾病。
其中第1、4条对诊断意义更大。
如无明确流行病接触史,或血清凝集试验阴性,或试验性抗布氏杆菌病治疗无效,对该病诊断需慎重。
本例的诊断主要依据如下:
(1)流行病学史:该例密切接触过羊群,从事过剪羊毛、接生等工作。
(2)抗布氏杆菌病药物试验治疗有效。
(3)脑脊液化验检查。
(4)影像学改变。
(5)排除其他疾病:
①脑炎:本例症状及脑脊液改变类似结核性脑膜脑炎,但是影像学不支持结核性脑膜脑炎,且肺CT未见结核病灶,血清结核分枝杆菌抗体及T细胞斑点试验阴性,不考虑结核性脑膜脑炎;患者无长期应用抗生素病史,无免疫缺陷,未接触过鸟粪,脑脊液墨汁染色阴性,不考虑真菌感染;所以排除上述疾病可能。
②脑肿瘤:颅内占位不会引起脑脊液类似感染的改变,短期内出现新发病灶,但临床症状缓解者少见,且抗感染治疗不会影响肿瘤的改变。
本例经过试验性抗布氏杆菌病治疗有效,脑脊液布氏杆菌病抗体阳性,故诊断为神经型布氏杆菌病依据充分。
以后出现有牛羊接触史且临床症状及影像学表现类似的患者,建议及时行血布氏杆菌凝集试验、脑脊液布氏杆菌抗体及血、脑脊液培养等检查。本例抗布氏杆菌病治疗维持3个月,并连续随访,患者症状逐渐恢复,至3个月时,影像学已基本恢复正常,症状完全缓解。
由于布氏杆菌为细胞内寄生,很难彻底杀灭,且普通药物很难透过血脑屏障,所以笔者认为,布氏杆菌病的治疗应坚持长疗程、足量、联合用药,多西环素+利福平+头孢曲松效果较好,病情严重者,甚至可短期加用糖皮质激素减轻脑水肿。治疗过程中应注意监测血常规、肝肾功能等。






诊治经过
【问题】
根据以上病史及辅助检查,可能的诊断是?
【讨论】
布氏杆菌是一种革兰阴性杆菌,为细胞内寄生菌,易感染牛、羊、猪等家畜,常接触病畜或食用病畜未经消毒的肉、奶制品的人群为高危发病群体。该菌多经皮肤、黏膜、消化道或呼吸道传染,流行病学对诊断布氏杆菌病尤其重要。
布氏杆菌感染急性期多表现为发热伴大汗、关节痛、肝脾肿大等,如不及时诊治可转为慢性,侵犯多个系统,常引起脊柱关节破坏、心内膜炎、睾丸炎等。但该病累及神经系统较为罕见,可致脑膜炎、脑膜脑炎、周围神经炎、脱髓鞘等。布氏杆菌引起的中枢神经损害机制目前尚不明确,可能与其释放的内毒素或感染后诱发的免疫反应有关。
目前对神经型布氏杆菌病的诊断尚缺统一标准,主要凭借医生自身经验,各级医生对该疾病认识有限,导致经常出现漏诊和误诊。较为公认的神经型布氏杆菌病的诊断标准如下:
(1)明确的流行病学接触史,如密切接触病畜、病畜体液(奶、分泌物等)、畜产品、布氏杆菌培养物,或生活在疫区。
(2)有神经系统受累表现。
(3)脑脊液改变,早期蛋白和白细胞轻度升高,以淋巴细胞为主,葡萄糖和氯化物正常,后期白细胞中度升高,仍以淋巴细胞为主,但糖降低。
(4)患者血、脑脊液和骨髓标本中分离出布氏杆菌,或SAT>1:160,或脑脊液布氏杆菌抗体阳性。
(5)抗布氏杆菌治疗有效。
(6)排除其他相似疾病。
其中第1、4条对诊断意义更大。
如无明确流行病接触史,或血清凝集试验阴性,或试验性抗布氏杆菌病治疗无效,对该病诊断需慎重。
本例的诊断主要依据如下:
(1)流行病学史:该例密切接触过羊群,从事过剪羊毛、接生等工作。
(2)抗布氏杆菌病药物试验治疗有效。
(3)脑脊液化验检查。
(4)影像学改变。
(5)排除其他疾病:
①脑炎:本例症状及脑脊液改变类似结核性脑膜脑炎,但是影像学不支持结核性脑膜脑炎,且肺CT未见结核病灶,血清结核分枝杆菌抗体及T细胞斑点试验阴性,不考虑结核性脑膜脑炎;患者无长期应用抗生素病史,无免疫缺陷,未接触过鸟粪,脑脊液墨汁染色阴性,不考虑真菌感染;所以排除上述疾病可能。
②脑肿瘤:颅内占位不会引起脑脊液类似感染的改变,短期内出现新发病灶,但临床症状缓解者少见,且抗感染治疗不会影响肿瘤的改变。
本例经过试验性抗布氏杆菌病治疗有效,脑脊液布氏杆菌病抗体阳性,故诊断为神经型布氏杆菌病依据充分。
以后出现有牛羊接触史且临床症状及影像学表现类似的患者,建议及时行血布氏杆菌凝集试验、脑脊液布氏杆菌抗体及血、脑脊液培养等检查。本例抗布氏杆菌病治疗维持3个月,并连续随访,患者症状逐渐恢复,至3个月时,影像学已基本恢复正常,症状完全缓解。
由于布氏杆菌为细胞内寄生,很难彻底杀灭,且普通药物很难透过血脑屏障,所以笔者认为,布氏杆菌病的治疗应坚持长疗程、足量、联合用药,多西环素+利福平+头孢曲松效果较好,病情严重者,甚至可短期加用糖皮质激素减轻脑水肿。治疗过程中应注意监测血常规、肝肾功能等。






本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来 源和作者,如果您认为我们的转载侵犯了您的
