胃镜活检术后继发食管贲门黏膜撕裂综合征1例
【病案介绍】
主诉
左眼玻璃体混浊、浓缩,宽漏斗状视网膜脱离,颞侧180°巨大视网膜破孔(图1);右眼眼底窥不入。眼B型超声波检查示:左眼宽漏斗状视网膜脱离(图2),有眼局部视网膜脱离。诊断:左眼巨大裂孔性视网膜脱离,增生性玻璃体视网膜病变,老年性白内障。双眼近视。右眼白内障过熟期(有并发因素),视网膜脱离巩膜外加压术后,局限性视网膜脱离。
现病史
左眼玻璃体混浊、浓缩,宽漏斗状视网膜脱离,颞侧180°巨大视网膜破孔(图1);右眼眼底窥不入。眼B型超声波检查示:左眼宽漏斗状视网膜脱离(图2),有眼局部视网膜脱离。诊断:左眼巨大裂孔性视网膜脱离,增生性玻璃体视网膜病变,老年性白内障。双眼近视。右眼白内障过熟期(有并发因素),视网膜脱离巩膜外加压术后,局限性视网膜脱离。
既往史
左眼玻璃体混浊、浓缩,宽漏斗状视网膜脱离,颞侧180°巨大视网膜破孔(图1);右眼眼底窥不入。眼B型超声波检查示:左眼宽漏斗状视网膜脱离(图2),有眼局部视网膜脱离。诊断:左眼巨大裂孔性视网膜脱离,增生性玻璃体视网膜病变,老年性白内障。双眼近视。右眼白内障过熟期(有并发因素),视网膜脱离巩膜外加压术后,局限性视网膜脱离。
查体
T: 37.2℃,P: 96次/分,R: 18次/分,BP: 105/65mmHg。
左眼玻璃体混浊、浓缩,宽漏斗状视网膜脱离,颞侧180°巨大视网膜破孔(图1);右眼眼底窥不入。眼B型超声波检查示:左眼宽漏斗状视网膜脱离(图2),有眼局部视网膜脱离。诊断:左眼巨大裂孔性视网膜脱离,增生性玻璃体视网膜病变,老年性白内障。双眼近视。右眼白内障过熟期(有并发因素),视网膜脱离巩膜外加压术后,局限性视网膜脱离。
辅助检查
左眼玻璃体混浊、浓缩,宽漏斗状视网膜脱离,颞侧180°巨大视网膜破孔(图1);右眼眼底窥不入。眼B型超声波检查示:左眼宽漏斗状视网膜脱离(图2),有眼局部视网膜脱离。诊断:左眼巨大裂孔性视网膜脱离,增生性玻璃体视网膜病变,老年性白内障。双眼近视。右眼白内障过熟期(有并发因素),视网膜脱离巩膜外加压术后,局限性视网膜脱离。
【诊治过程】
诊治经过
入院后予以补液、静脉使用质子泵抑制剂、止血等治疗后仍反复呕血及黑便,总量约1000ml。18:00左右,Hb降至83.2g/L。于19:00行床边急诊胃镜检查,食管内可见新鲜血迹,贲门左侧壁6点钟方向见一纵行裂口,长约1.0cm,其内可见搏动性出血。其旁5点钟方向见一凹陷,为活检部位,冲洗后未见出血表现。胃内见较多食物及血性物,胃窦溃疡活检处冲洗后未见出血。考虑患者出血原因为呕吐所致MWS。以3枚钛夹封闭贲门6点钟方向纵行裂口,患者活动性出血停止(见图2)。图2急诊胃镜检查和内镜下止血治疗A:胃内见血凝块;B:贲门左侧壁6点钟方向见一纵行裂口,长约1.0cm,其内可见搏动性出血,其旁5点钟方向见一凹陷,为活检部位,冲洗后未见出血表现;C:以数枚钛夹封闭贲门纵行裂口,反复冲洗,未见活动性出血后患者暂禁食,继续予以抑酸、止血、补液等治疗,患者呕血、黑便停止。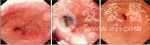
 3d后,恢复流质饮食。出院后嘱逐渐过渡至正常饮食,并继续给予埃索美拉唑20mg,2次/d,2周后减量至1次/d,共治疗6周。患者出院前病理报告示贲门及胃窦均为炎性改变,未见特殊。2个月后电话随访,患者无特殊不适。
3d后,恢复流质饮食。出院后嘱逐渐过渡至正常饮食,并继续给予埃索美拉唑20mg,2次/d,2周后减量至1次/d,共治疗6周。患者出院前病理报告示贲门及胃窦均为炎性改变,未见特殊。2个月后电话随访,患者无特殊不适。
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来 源和作者,如果您认为我们的转载侵犯了您的
